21/12/2022
Stopul cardio-respirator (SCR) reprezintă o urgență medicală critică, o întrerupere bruscă a circulației sanguine și a respirației, care, dacă nu este tratată imediat, duce la deces. Capacitatea de a recunoaște rapid această situație și de a iniția manevrele de resuscitare cardio-pulmonară (RCP) este fundamentală pentru supraviețuirea victimei, mai ales în mediul pre-spitalicesc, unde fiecare secundă contează până la sosirea echipajelor medicale specializate. Acest ghid detaliază pașii esențiali și particularitățile resuscitării, oferind informații cruciale pentru oricine ar putea fi martor al unui astfel de eveniment.

- Ce este Stopul Cardio-Respirator (SCR)?
- Recunoașterea Stopului Cardio-Respirator (SCR)
- Scopul Acțiunii de Salvare
- Importanța Lanțului de Supraviețuire
- Resuscitarea Cardio-Pulmonară (RCP)
- Resuscitarea Specializată (de către medic sau la indicația medicală)
- Riscuri și Prognostic
- Particularități ale Resuscitării
- Principii Generale ale RCP
- Noi Recomandări ERC 2010 pentru Salvatorul Izolat
- Îngrijirea Post-Resuscitare
- Tabel Comparativ RCP (Adulți vs. Copii vs. Sugari)
- Întrebări Frecvente (FAQ)
Ce este Stopul Cardio-Respirator (SCR)?
Stopul cardio-respirator, cunoscut și sub denumirea de stop cardiac, este o urgență vitală caracterizată prin oprirea bruscă a activității inimii și a respirației. Această întrerupere abruptă a circulației sanguine împiedică transportul oxigenului și al glucozei către organele vitale, în special creierul și inima. Cel mai adesea, este cauzat de o tulburare severă de ritm cardiac, precum fibrilația ventriculară, precedată adesea de inconștiență și oprirea ventilației. Totuși, stopul cardiac poate avea și o origine respiratorie, unde oprirea respirației antrenează ulterior stopul cardiac.
Inima, un organ vital, funcționează printr-un sistem electric complex (nodul sinusal, nodul atrio-ventricular, fasciculul His, rețeaua Purkinje) care coordonează contracțiile musculare pentru a propulsa sângele eficient în întregul corp. Atunci când acest sistem electric este perturbat, inima nu mai poate pompa sângele, ducând la stop cardiac. Activitatea electrică a inimii poate fi monitorizată printr-o electrocardiogramă (ECG).
Lipsa bruscă de oxigen și glucoză, aduse inimii prin arterele coronare, afectează direct mușchiul cardiac (miocardul), contribuind la stopul cardiac. Creierul și inima sunt cele mai mari consumatoare de oxigen; se estimează că un interval de maxim 3 minute de hipoxie (lipsă de oxigen) este critic înainte de apariția leziunilor ireversibile.
Cauze Posibile ale SCR
Stopul cardio-respirator poate fi declanșat de o varietate de factori, inclusiv:
- Cardio-vasculare: Tulburări de ritm și de conducere (fibrilație ventriculară), sindrom coronarian acut (infarct miocardic), disecție de aortă, hemoragie masivă.
- Neurologice: Accident vascular cerebral (AVC), status epilepticus.
- Traumatice: Accidente rutiere, căderi de la înălțime, răni prin înjunghiere sau împușcare asociate cu hemoragii severe, arsuri extinse.
- Intoxicații: Intoxicație cu monoxid de carbon, supradoze medicamentoase, intoxicație etilică acută.
- Respiratorii: Obstrucția căilor aeriene (înec, aspirație de corp străin), spânzurare, înec.
- Altele: Tulburări metabolice (hipo/hiperkaliemie), comă hiperosmolară la pacienții diabetici, electrocuție.
Recunoașterea Stopului Cardio-Respirator (SCR)
Identificarea rapidă a unui SCR este crucială și trebuie realizată în mai puțin de 10 secunde. Urmăriți aceste semne cheie:
- Conștiența: Încercați să evaluați nivelul de conștiență al pacientului prin comenzi simple: „Deschide ochii!”, „Strânge-mi mâna!”, „Vorbește-mi!”. Dacă nu există niciun răspuns și scorul Glasgow este de 3/15, pacientul este inconștient.
- Respirația: Eliberați căile aeriene superioare (desfaceți gulerul, cravata, cureaua). Efectuați o basculare prudentă a capului pe spate (sau sub-luxația mandibulei). Apropiați-vă urechea de gura pacientului și ascultați suflul, observați mișcările toracelui și abdomenului. Dacă nu observați sau percepeți niciun semn de respirație, pacientul nu mai respiră sau are o respirație anormală (gasping). Mișcările inspiratorii agonice reflexe, cunoscute sub numele de GASP, sunt un semn de stop respirator și trebuie tratate ca atare.
- Circulația: Palpați pulsul carotidian timp de maxim 10 secunde. Plasați trei degete pe mărul lui Adam și lăsați-le să alunece în cavitatea de sub mandibulă. Dacă nu percepeți niciun puls, pacientul este în stop cardio-respirator.
Scopul Acțiunii de Salvare
Obiectivele primare ale intervenției în cazul unui SCR sunt:
- Permiterea sosirii unei echipe de salvare specializate.
- Asigurarea unei oxigenări cerebrale și miocardice eficiente.
- Restaurarea unei activități circulatorii spontane eficiente.
Importanța Lanțului de Supraviețuire
Lanțul de supraviețuire este o secvență de acțiuni interconectate care maximizează șansele de supraviețuire și recuperare neurologică după un stop cardiac:
- Alertă Precoce: Recunoașterea rapidă a semnelor precursoare ale SCR și declanșarea imediată a apelului la serviciile de urgență (112 în România). Acesta este primul și cel mai important pas.
- RCP Precoce: Inițierea imediată și fără întreruperi a resuscitării cardio-pulmonare de către martori sau personalul medical prezent. Aceasta asigură o suplinire vitală a funcțiilor inimii și plămânilor.
- Defibrilare Precoce: Aplicarea rapidă a unui Defibrilator Extern Automat (DEA) sau Semi-Automat (DSA), dacă este disponibil, pentru a restabili ritmul cardiac normal prin șoc electric, dacă este necesar.
- Relay Medical: Preluarea pacientului de către echipa medicală specializată (SMURD, Ambulanță) și continuarea îngrijirilor avansate pentru stabilizarea stării.
Resuscitarea Cardio-Pulmonară (RCP)
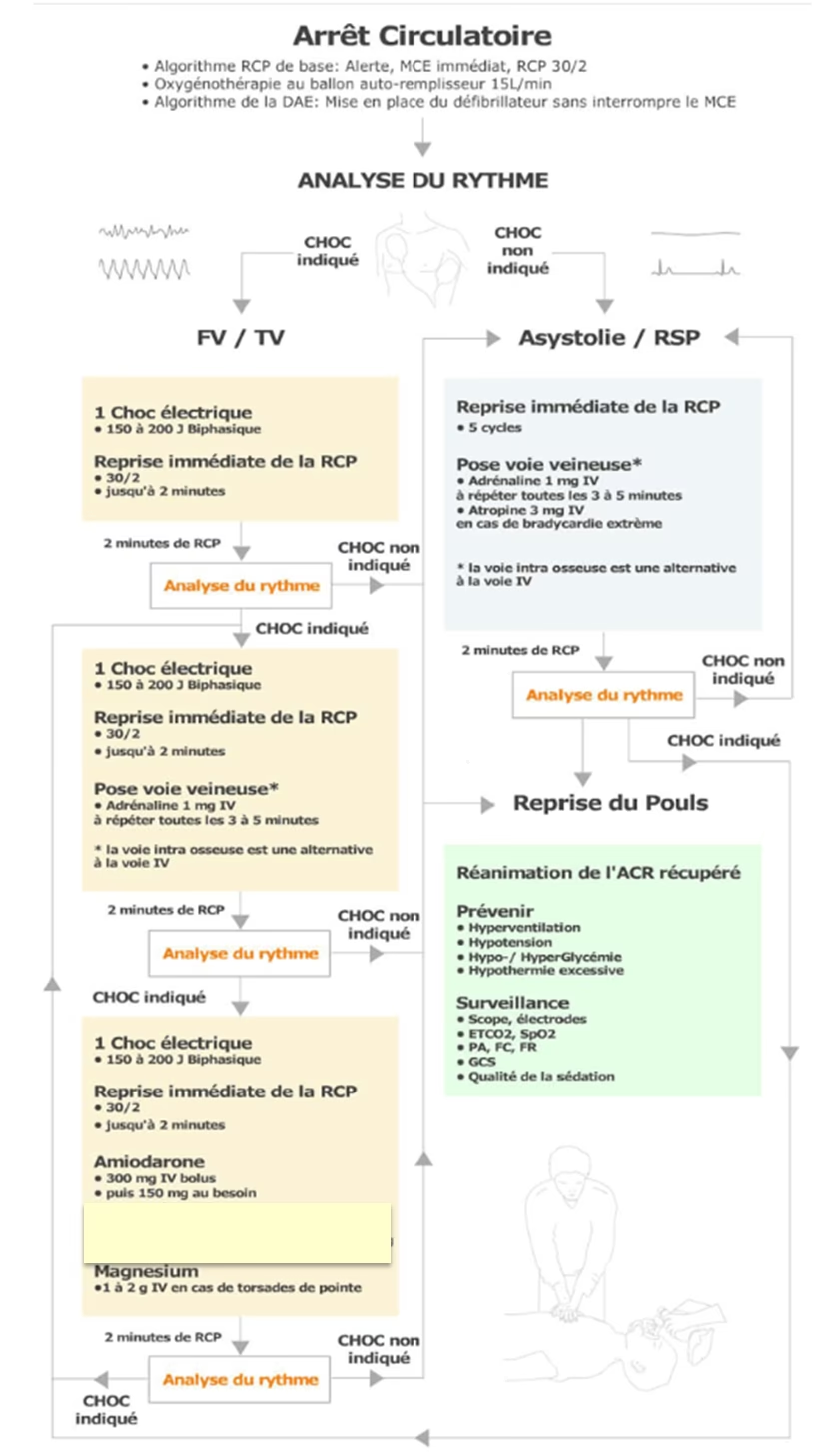
RCP, sau RCR, este un ansamblu de manevre menite să asigure oxigenarea organelor atunci când circulația sanguină a unei persoane s-a oprit. Aceasta combină ventilația artificială (insuflațiile) cu compresiunile toracice, cunoscute și sub denumirea de „masaj cardiac extern” (MCE), fiind adesea însoțită de utilizarea unui defibrilator semi-automat (DSA) sau automat extern (DEA).
Conduita de Urmat la Adult (după recunoașterea SCR)
- Alertarea: Dacă sunteți singur, apelați imediat serviciul de urgență (112) și apoi începeți RCP. Dacă sunt mai multe persoane prezente, una apelează 112 și pregătește echipamentul de urgență (dacă este disponibil), în timp ce alta începe imediat resuscitarea.
- Poziționarea Pacientului: Așezați pacientul în decubit dorsal (pe spate) pe o suprafață dură. Acest lucru este esențial pentru ca presiunile toracice să fie eficiente.
- Începerea RCP: Începeți resuscitarea cardio-pulmonară cu un ritm de 30 de compresiuni toracice urmate de 2 insuflații, la o frecvență de aproximativ 100 de compresiuni pe minut. Persoana care constată SCR începe manevrele fără întrerupere.
- Aplicarea Defibrilatorului (DSA/DAE): Odată disponibil, aplicați imediat defibrilatorul conform instrucțiunilor vocale și vizuale ale aparatului.
- Căi Venoase Periferice: Dacă un asistent medical este disponibil, se pot monta una sau două căi venoase periferice de calibru adecvat.
- Preluarea de către Echipajul Medical: La sosirea echipei de reanimare, continuați manevrele inițiate și puneți-vă la dispoziția medicului.
Eliberarea Căilor Aeriene
Asigurarea unei căi aeriene libere este vitală pentru o ventilație eficientă:
- Bascularea Capului/Ridicarea Bărbiei: Efectuați o basculare prudentă a capului pe spate, cu o mână pe frunte și două degete sub bărbie.
- Canula Oro-Faringiană (Guedel): În cazul dificultăților de eliberare a căilor aeriene, se poate introduce o canulă oro-faringiană tip Guedel.
- Aspirația Secrețiilor: Aspirați mucozitățile sau lichidele prezente în gura pacientului pentru a elibera căile aeriene și a preveni obstrucția sau suprainfecțiile bronșice.
Masajul Cardiac Extern (MCE)
Compresiunile toracice asigură o circulație artificială minimă, dar eficientă, menținând aportul de oxigen către organe și țesuturi, în special creierul și inima. Pentru a fi eficiente:
- Pacientul trebuie să fie în decubit dorsal (pe spate) pe o suprafață rigidă.
- Compresiunile trebuie să fie verticale, cu o adâncime de 4 până la 5 cm (conform noilor recomandări ERC 2010, 5-6 cm) în centrul pieptului.
- Este crucial să permiteți o relaxare completă a toracelui între fiecare compresie. În timpul compresiunii, sângele este ejectat din inimă (ventriculul stâng) prin aortă către periferie; în timpul relaxării, sângele este aspirat de la periferie către inimă prin vena cavă.
- Ritmul trebuie să fie de 100 de compresiuni pe minut (conform noilor recomandări ERC 2010, 100-120/minut, fără a depăși 120).
- Limitați orice întrerupere a compresiunilor toracice, deoarece acestea reduc semnificativ eficacitatea RCP. Doar ordinele DEA și realizarea celor două insuflații (în raportul 30:2) ar trebui să oprească compresiunile.
Ventilația Artificială (Insuflațiile)
Insuflațiile sunt realizate cât mai curând posibil, în special la copii și în caz de înec. Dacă salvatorul este singur și nu poate/dorește să efectueze insuflații la adult, trebuie să se concentreze pe compresiunile toracice corecte.
- În mediul profesional, insuflațiile sunt realizate cu un BAVU (balon auto-umplător cu valvă unidirecțională) conectat la o sursă de oxigen reglată la 15L/min, după eliberarea căilor aeriene. Acest lucru asigură un aport suplimentar de O2 pentru organe, în special inimă și creier.
- Insuflațiile trebuie realizate fără pierderi de aer și lent, pentru a evita trecerea aerului în stomac, ceea ce ar putea favoriza regurgitările gastrice și, implicit, aspirația (cu risc de obstrucție sau suprainfecție bronho-pulmonară). Durata celor 2 insuflații nu trebuie să depășească 5 secunde.
Utilizarea Defibrilatorului Semi-Automat (DSA) sau Automat Extern (DAE)
Scopul principal al defibrilatorului este de a resincroniza activitatea electrică cardiacă. Poate fi semi-automat (aparatul indică necesitatea șocului, iar operatorul îl livrează) sau complet automatizat (aparatul analizează, recomandă și livrează singur șocul).
Defibrilatorul este echipat cu un computer care:
- Analizează continuu activitatea electrică a inimii victimei.
- Recunoaște o tulburare gravă de ritm cardiac care necesită un șoc electric.
- Se încarcă automat.
- Invita operatorul (prin informații vocale și vizuale) să livreze șocul.
Defibrilatorul este extrem de fiabil, fiind atât sensibil (recunoaște ritmurile ce necesită șoc) cât și specific (nu aplică șocuri pentru ritmuri care nu necesită). Șocul este livrat prin două electrozi plasați pe pieptul gol al pacientului.
5 Pași în Utilizarea Defibrilatorului:
- Porniți aparatul.
- Pregătiți pacientul și conectați electrozii conform recomandărilor producătorului (instrucțiuni vizuale pe electrozi și aparat), continuând masajul cardiac.
- Analizați ritmul cardiac cu ajutorul aparatului.
- Livrati șocul dacă este recomandat de aparat (în cazul DSA, operatorul livrează; DAE livrează singur).
- Opriți aparatul doar la cererea medicului reanimator sau a echipei de urgență.
În caz de disfuncționalitate a aparatului, acționați ca și cum nu ați avea un defibrilator, concentrându-vă pe compresiuni și ventilații.
Precauții de Utilizare a Defibrilatorului:
- Radeți pacientul dacă are pilozitate abundentă, deoarece electrozii nu se vor lipi.
- Uscați pacientul (sau solul) dacă este ud, pentru a evita riscul de conducție electrică.
- Asigurați-vă că pacientul este pe o suprafață dură.
- Îndepărtați patch-urile medicamentoase de pe piept.
- Dacă pacientul are un pacemaker sau cameră implantabilă, decalati electrozii.
- Atenție la suprafețele dure conductoare (ex. metal), deoarece pot conduce șocul electric.
- Închideți butelia de oxigen în timpul livrării șocului.
- Îndepărtați toate aparatele electrice care ar putea perturba funcționarea defibrilatorului.
Resuscitarea Specializată (de către medic sau la indicația medicală)
După sosirea echipei medicale specializate, se inițiază manevre avansate:
- Monitorizarea pacientului (scop).
- Montarea uneia sau două căi venoase periferice de calibru mare (minimum 18 gauge).
- Administrarea de șocuri electrice externe de către medic, în funcție de ritmul cardiac al pacientului.
- Intubația oro-traheală a pacientului, cel mai adesea pe cale orală și sub laringoscopie directă.
- Administrarea de medicamente cardio-tonice: Adrenalină, Amiodaronă, Sulfat de Magneziu, Bicarbonat de Sodiu, Atropină, Noradrenalină etc.
Resuscitarea cardiacă specializată este continuată chiar și după recuperarea unei activități cardiace spontane de către pacient.
Riscuri și Prognostic
Consecințele unui stop cardiac netratat sau tratat tardiv sunt severe:
- Mortalitate pe termen scurt: Deces aproape imediat dacă nu se inițiază nicio acțiune de resuscitare.
- Mortalitate și comorbiditate post-stop cardiac: Rata de supraviețuire imediată este de aproximativ 14%, iar supraviețuirea la o lună este de aproximativ 2.5%.
- Sechele neurologice: În funcție de timpul de anoxie cerebrală (lipsă de oxigen la creier), sechelele neurologice pot fi foarte grave, variind de la deficite moderate la stări vegetative persistente.
Deși stopul cardiac survine în prezența unui martor în peste 70% din cazuri, RCP este inițiată de martor doar în aproximativ 13% din situații, subliniind necesitatea unei educații publice extinse.
Particularități ale Resuscitării
Femeia Însărcinată
La femeile însărcinate, resuscitarea prezintă câteva particularități, mai ales după a 20-a săptămână de sarcină:
- Compresiuni toracice: Acestea trebuie efectuate pe stern, puțin mai sus decât la o femeie neînsărcinată.
- Decalarea uterului: Uterul trebuie deplasat (înclinat spre spate și lateral) cu 15 grade pentru a favoriza întoarcerea venoasă prin vena cavă inferioară. Acest lucru se poate face manual sau prin ridicarea fesei drepte a pacientei.
- Extracția de salvare a fătului: După a 25-a săptămână de sarcină, o extracție de salvare a fătului (cezariană de urgență) poate fi propusă și realizată în mediu specializat pentru a îmbunătăți prognosticul atât al mamei, cât și al copilului, dacă este efectuată în primele 5 minute de la stopul cardiac.
Copii și Sugari
La copii și sugari, principala cauză a stopului cardiac este hipoxia (lipsa de oxigen), spre deosebire de adulți unde cauza este adesea cardiacă. Prin urmare, secvența de resuscitare diferă:
- Definiții: Copilul este un băiat sau o fată care nu prezintă semne de pubertate. După pubertate, conduita este aceeași ca la adult. Sugarul este un copil sub un an.
- Începutul RCP: Resuscitarea cardio-pulmonară este începută cu 5 insuflații inițiale (imediat după constatarea stopului respirator) înainte de a începe compresiunile toracice.
- Verificarea pulsului: După cele 5 insuflații, căutați pulsul: carotidian pentru copil, humeral pentru sugar.
- Decizie: Dacă pulsul este prezent și peste 60 bătăi/minut, continuați să asistați ventilația până la reluarea respirației spontane. Dacă pulsul este sub 60 bătăi/minut sau nu este perceput, începeți resuscitarea cardio-pulmonară.
- Alertare: Dacă salvatorul este singur, efectuați un minut de RCP, apoi alertați serviciul de urgență și aduceți căruciorul de urgență, reluând resuscitarea cât mai repede posibil. Dacă sunt mai mulți salvatori, alertați imediat și începeți RCP.
- Raport Compresiuni/Insuflații:30 de compresiuni la 2 insuflații dacă salvatorul este singur; 15 compresiuni la 2 insuflații dacă sunt mai mulți salvatori.
- Tehnica Compresiunilor: La sugar, compresiunile se efectuează cu 2 degete pe stern, comprimând toracele cu 1-2 cm. La copil, se efectuează cu o singură mână, comprimând toracele cu 2-3 cm.
- Ventilațiile: Se utilizează un BAVU pediatric și o mască adaptată. Insuflațiile sunt eficiente atunci când pieptul se ridică ușor. Dacă sunt ineficiente, re-eliberați căile aeriene, îndepărtați corpii străini, aspirați lichidele din gură, utilizați o canulă Guedel.
- Defibrilatorul Pediatric: Un defibrilator pediatric (sau adaptat) se aplică cât mai curând posibil la copil. Este interzis la sugar. Electrozi pentru adulți pot fi utilizați la copii de peste 10 kg, conform recomandărilor vizuale ale producătorului.
Caz Particular: Înecul
În caz de înec, este esențial să se efectueze 5 insuflații precoce pentru a elimina apa din plămâni înainte de a evalua victima și de a continua cu manevrele standard de RCP.
Principii Generale ale RCP
Indiferent de situație, respectarea anumitor principii maximizează eficacitatea RCP:
- Recunoașterea SCR trebuie să se facă în mai puțin de 10 secunde (inconștiență, respirație absentă sau gasping, absența pulsului carotidian sau femural).
- Pacientul trebuie să fie în decubit dorsal (pe spate) și pe o suprafață dură pentru a comprima eficient toracele.
- Compresiunile se fac în centrul pieptului și trebuie să aibă o adâncime de 4-5 cm pentru un adult, 3-4 cm la copil și 2-3 cm la sugar. Toracele trebuie să se relaxeze complet între fiecare compresie pentru a maximiza funcția de „pompă” a inimii.
- Ritmul de compresie trebuie să fie de 100 de compresiuni pe minut, întrerupându-le cât mai puțin posibil (mai ales la utilizarea unui DSA/DAE).
- Manevrele de RCP sunt continuate fără întrerupere până la sosirea echipei de salvare specializate sau până la epuizarea salvatorului.
- Când sunt disponibili mai mulți salvatori, insuflațiile sunt începute cu un BAVU conectat la oxigen (15L/min) cât mai curând posibil, asigurându-vă că căile aeriene sunt bine eliberate (bascularea prudentă a capului, sub-luxația mandibulei, îndepărtarea corpilor străini, aspirația oro-faringiană, canulă Guedel dacă este necesar).
- Insuflațiile sunt eficiente atunci când pieptul se ridică ușor; ele trebuie efectuate lent (pentru a evita trecerea aerului în stomac și regurgitările asociate) și fără pierderi de aer.
- DSA/DAE trebuie aplicat cât mai repede posibil (cu excepția sugarului), urmând recomandările sale, dar trebuie să perturbe cât mai puțin masajul cardiac eficient la un ritm de 100 de compresiuni pe minut.
Noi Recomandări ERC 2010 pentru Salvatorul Izolat
Consiliul European de Resuscitare (ERC) a actualizat ghidurile în 2010, cu accent pe simplificarea și maximizarea eficienței pentru salvatorii izolați:
- Adâncimea compresiunilor: 5 până la 6 cm, în loc de 4-5 cm.
- Ritmul compresiunilor: 100 până la 120 de compresiuni pe minut, fără a depăși 120 de compresiuni.
- Minimizarea întreruperilor: Nu se mai verifică pulsul și ritmul cardiac după un șoc livrat de DSA/DAE. Doar analiza ritmului cardiac și livrarea unui șoc de către DSA/DAE ar trebui să oprească masajul cardiac.
- Importanța identificării GASP: Recunoașterea mișcărilor inspiratorii agonice (GASP) ca semn de stop respirator și inițierea imediată a manevrelor de reanimare.
- Durata insuflațiilor: Durata celor 2 insuflații nu trebuie să depășească 5 secunde.
Îngrijirea Post-Resuscitare
După restabilirea circulației spontane (ROSC), faza de îngrijire post-resuscitare este crucială pentru prognosticul neurologic și general al pacientului. Aceasta include tratamentul cauzei stopului cardiac și o reabilitare adecvată.
- Leziuni cerebrale hipoxice: Acestea sunt o preocupare majoră, rezultând din leziuni ischemice și edem cerebral. Leziunile și recuperarea pot evolua pe parcursul a 48-72 de ore după resuscitare.
- Optimizarea oxigenării și perfuziei cerebrale: Este vital să se evite hiperventilația, hiperoxemia, hipoxemia și hipotensiunea, deoarece acestea pot agrava complicațiile cerebrale. De asemenea, hipoglicemia sau hiperglicemia pot leza creierul post-ischemic și trebuie tratate prompt.
- Gestionarea Țintită a Temperaturii (TTM): La adulții care nu răspund după ROSC, este recomandată gestionarea țintită a temperaturii. Recomandările actuale vizează normotermia (< 37.5°C), deși mulți continuă să pledeze pentru hipotermie (temperatura corporală între 32-36°C). Indiferent de țintă, răcirea activă începe imediat după ROSC și este menținută timp de 24 de ore.
- Metode de răcire: Acestea pot fi externe (pungi cu gheață, dispozitive comerciale de răcire cu apă rece) sau interne (lichide intravenoase refrigerate, dispozitive extracorporale pentru răcirea sângelui). Important este să se evite hipertermia.
- Tratamente farmacologice: Deși multe medicamente (captatori de radicali liberi, antioxidanți, inhibitori de glutamat, inhibitori de calciu) au arătat beneficii teoretice în modele animale, niciunul nu s-a dovedit eficient în studiile pe oameni.
Tabel Comparativ RCP (Adulți vs. Copii vs. Sugari)
Pentru a facilita înțelegerea diferențelor cheie în abordarea RCP, iată un tabel comparativ:
| Caracteristică | Adult (după pubertate) | Copil (fără pubertate) | Sugar (sub 1 an) |
|---|---|---|---|
| Cauza principală SCR | Cardiacă | Hipoxică | Hipoxică |
| Verificare puls | Carotidian | Carotidian | Humeral |
| Inițiere RCP (salvator singur) | 30 comp. / 2 ins. | 5 ins. inițiale, apoi 30 comp. / 2 ins. | 5 ins. inițiale, apoi 30 comp. / 2 ins. |
| Inițiere RCP (mai mulți salvatori) | 30 comp. / 2 ins. | 5 ins. inițiale, apoi 15 comp. / 2 ins. | 5 ins. inițiale, apoi 15 comp. / 2 ins. |
| Adâncime compresiuni | 5-6 cm | 3-4 cm | 1-2 cm |
| Tehnica compresiunilor | Două mâini | O mână | Două degete |
| Ritm compresiuni | 100-120/min | 100-120/min | 100-120/min |
| Utilizare DAE/DSA | Da, cât mai repede | Da, cât mai repede (cu electrozi pediatrici/atenuați) | Interzis (doar la copii >10kg cu electrozi adulți dacă e necesar absolut) |
| Alertare (salvator singur) | Sună 112, apoi începe RCP | 1 min RCP, apoi sună 112 | 1 min RCP, apoi sună 112 |
Întrebări Frecvente (FAQ)
1. Ce este cel mai important lucru de făcut imediat când suspectez un stop cardiac?
Cel mai important pas este să alertezi serviciile de urgență (112). Fără ajutor specializat, șansele de supraviețuire sunt minime. Apoi, începe imediat compresiunile toracice.
2. Pot face rău unei persoane dacă îi fac RCP incorect?
Riscul de a face rău prin RCP este mult mai mic decât riscul de a nu face nimic. Într-un stop cardiac, persoana este deja în pericol de moarte. Orice tentativă de RCP, chiar și imperfectă, este mai bună decât lipsa totală de intervenție. Concentrați-vă pe compresiuni toracice de bună calitate.
3. Când ar trebui să opresc manevrele de RCP?
Trebuie să continuați RCP fără întrerupere până când:
- Ajunge ajutor specializat și preia pacientul.
- Pacientul își revine și începe să respire normal și să miște.
- Sunteți epuizat fizic și nu mai puteți continua.
4. Este ventilația gură-la-gură absolut necesară?
Pentru adulți, în situații pre-spitalicești, dacă nu sunteți instruit sau nu vă simțiți confortabil să efectuați ventilații gură-la-gură, este mai important să vă concentrați pe compresiuni toracice continue și de înaltă calitate. Compresiunile mențin fluxul sanguin către creier și inimă, care este prioritar. La copii și în caz de înec, ventilațiile sunt mai importante inițial.
5. Ce fac dacă nu am un defibrilator la îndemână?
Dacă nu aveți acces la un defibrilator, continuați masajul cardiac extern fără întrerupere. Compresiunile de calitate sunt esențiale pentru a menține oxigenarea organelor vitale până la sosirea echipajelor medicale sau a unui DAE.
Înțelegerea și aplicarea corectă a acestor principii de resuscitare pre-spitalicească poate face diferența crucială între viață și moarte. Educația publică și cursurile de prim ajutor sunt instrumente puternice în creșterea ratei de supraviețuire după un stop cardiac. Fiecare persoană ar trebui să aibă cunoștințe de bază în RCP, deoarece nu știi niciodată când vei fi martorul unui eveniment care necesită o acțiune rapidă și decisivă.
Dacă vrei să descoperi și alte articole similare cu Ghid Complet pentru Resuscitarea Pre-Spitalicească, poți vizita categoria Fitness.
