08/11/2024
Inima, motorul vieții noastre, lucrează neobosit, pompând sânge bogat în oxigen către fiecare celulă a corpului. Dar ce se întâmplă atunci când acest motor vital nu primește suficient combustibil? Intrăm în teritoriul cardiopatiei ischemice, o afecțiune cardiacă gravă, adesea subestimată, care afectează milioane de oameni la nivel global. Această boală insidioasă este rezultatul direct al compromiterii alimentării cu sânge a mușchiului inimii, o problemă care, netratată, poate duce la consecințe devastatoare. Înțelegerea cauzelor, a factorilor de risc și a modalităților de management este crucială pentru a ne proteja sănătatea cardiovasculară.
- Ce Este Cardiopatia Ischemică și Cum Apare?
- Factorii de Risc: De Ce Inima Ta Este în Pericol?
- Clasificarea Cardiopatiei Ischemice și Simptomele Sale
- Diagnosticarea Cardiopatiei Ischemice: Un Proces Complet
- Tratamentul Cardiopatiei Ischemice: O Abordare Completa
- Întrebări Frecvente Despre Cardiopatia Ischemică
- Concluzie
Ce Este Cardiopatia Ischemică și Cum Apare?
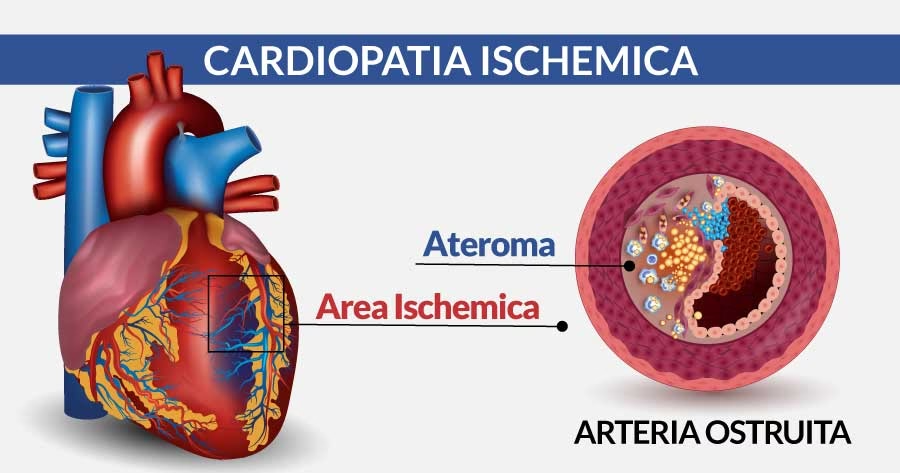
Cardiopatia ischemică (CI) reprezintă suferința mușchiului cardiac, sau miocardului, cauzată de o irigare sanguină insuficientă. Inima este un mușchi excepțional de activ, care necesită un aport constant și generos de sânge oxigenat pentru a funcționa corect. Acest aport este asigurat de un sistem complex de vase de sânge numite artere coronare – artera coronară stângă și artera coronară dreaptă, care se ramifică pentru a acoperi întreaga suprafață a inimii.
Principala cauză a cardiopatiei ischemice este ateroscleroza, un proces degenerativ al pereților arterelor. Imaginează-ți arterele ca pe niște tuburi elastice prin care curge sângele. În ateroscleroză, pe peretele interior al acestor artere se depun treptat substanțe grase, în special colesterol, alături de anumite celule sanguine și elemente din peretele arterial. Aceste depozite formează așa-numita placă de aterom. Pe măsură ce placa de aterom crește, ea îngustează lumenul arterei, împiedicând fluxul liber de sânge. În stadii avansate, placa poate bloca complet artera, ducând la oprirea totală a alimentării cu sânge a unei porțiuni de miocard. Consecința este lipsa de oxigen și nutrienți, ceea ce duce la ischemie (suferință celulară prin lipsa de oxigen) și, în cazuri grave, la necroză (moartea celulelor musculare cardiace).
Factorii de Risc: De Ce Inima Ta Este în Pericol?
Identificarea și gestionarea factorilor de risc sunt esențiale în prevenția și tratamentul cardiopatiei ischemice. Unii dintre acești factori sunt modificabili, oferind o oportunitate reală de a interveni și de a reduce riscul.
Factori de Risc Primari (Modificabili și Majoritatea Conectați Direct cu Ateroscleroza):
- Fumatul: Este unul dintre cei mai agresivi factori de risc. Substanțele chimice din fumul de țigară deteriorează pereții vaselor de sânge, favorizând depunerea de colesterol și formarea plăcilor de aterom. De asemenea, fumatul crește tensiunea arterială și scade nivelul colesterolului "bun" (HDL).
- Hipercolesterolemia (Colesterolul Ridicat): Nivelurile crescute de colesterol LDL ("rău") în sânge sunt direct implicate în formarea plăcilor de aterom. Colesterolul se depune pe pereții arterelor, inițiind și accelerând procesul aterosclerotic.
- Hipertensiunea Arterială (Tensiunea Mare): Tensiunea arterială cronic crescută exercită o presiune constantă și dăunătoare asupra pereților arterelor, făcându-i mai vulnerabili la depunerea de colesterol și la formarea plăcilor. Inima trebuie să lucreze mai mult pentru a pompa sânge împotriva unei rezistențe crescute.
Alți Factori de Risc (Secundari, dar la Fel de Importanți):
- Diabetul Zaharat: Persoanele cu diabet au un risc semnificativ mai mare de a dezvolta ateroscleroză și, implicit, cardiopatie ischemică. Nivelurile ridicate de zahăr din sânge pot deteriora vasele de sânge și pot accelera formarea plăcilor.
- Obezitatea: Excesul de greutate, în special obezitatea abdominală, este asociat cu un risc crescut de hipertensiune, diabet și dislipidemie (anomalii ale colesterolului), toți acești factori contribuind la ateroscleroză.
- Sedentarismul: Lipsa activității fizice regulate contribuie la obezitate, hipertensiune, diabet și niveluri crescute de colesterol. Un stil de viață activ ajută la menținerea unei greutăți sănătoase, la controlul tensiunii arteriale și al glicemiei.
- Istoricul Familial: Predispoziția genetică joacă un rol important. Dacă ai rude de gradul I (părinți, frați, surori) care au dezvoltat boli cardiovasculare la vârste tinere (sub 55 de ani la bărbați, sub 65 de ani la femei), riscul tău este mai mare.
- Stresul Cronic: Deși mecanismul exact este complex, stresul cronic poate contribui la creșterea tensiunii arteriale, la modificări hormonale și la adoptarea unor obiceiuri nesănătoase (fumat, alimentație excesivă), care, la rândul lor, cresc riscul cardiovascular.
- Vârsta și Sexul: Riscul de cardiopatie ischemică crește odată cu vârsta. Bărbații sunt, în general, mai predispuși la dezvoltarea bolii la vârste mai tinere decât femeile, deși după menopauză riscul la femei crește semnificativ.
Iată o comparație simplificată a factorilor de risc:
| Factor de Risc | Impact Principal | Modificabil? |
|---|---|---|
| Fumatul | Deteriorarea vaselor, coagulare | Da |
| Hipercolesterolemia | Formarea plăcilor de aterom | Da (prin dietă, medicamente) |
| Hipertensiunea Arterială | Stres pe pereții vaselor | Da (prin stil de viață, medicamente) |
| Diabetul Zaharat | Deteriorarea vaselor, inflamație | Da (prin control glicemic) |
| Obezitatea | Asociat cu alți factori de risc | Da |
| Sedentarismul | Contribuie la obezitate, dislipidemie | Da |
| Istoricul Familial | Predispoziție genetică | Nu direct, dar crește vigilența |
Clasificarea Cardiopatiei Ischemice și Simptomele Sale
Cardiopatia ischemică se manifestă sub diverse forme, de la episoade controlabile de durere până la urgențe medicale majore. Severitatea este cea care dictează clasificarea:
1. Angina Stabilă: Semnalul de Alarmă Controlabil
Angina stabilă este cea mai comună manifestare. Simptomul principal este durerea în piept, numită angină pectorală. Această durere are caracteristici specifice:
- Declanșată de efort: Apare de obicei în timpul activităților fizice (mers rapid, urcat scări, efort intens) sau în condiții de stres emoțional, când inima necesită mai mult oxigen.
- Dispare la repaus sau nitroglicerină: Durerea cedează rapid, în câteva minute, odată cu încetarea efortului sau la administrarea de nitroglicerină sublinguală (un medicament care dilată vasele de sânge).
- Localizare tipică: Sediul durerii este cel mai adesea retrosternal (în spatele sternului), pe linia mediană, și poate iradia spre brațul stâng, umăr, gât, mandibulă sau spate.
Este crucial să reții că există numeroase excepții! Durerea poate fi atipică, manifestându-se ca o jenă în epigastru (partea superioară a abdomenului), confundată cu ulcerul, sau ca o durere în maxilar, confundată cu probleme dentare. Uneori, poate fi doar o senzație de disconfort sau arsură. Orice durere toracică la efort, care se ameliorează la repaus, trebuie investigată medical.
2. Angina Instabilă: Agravarea Bolii
Angina instabilă este un semnal de alarmă mult mai serios, indicând o agravare a bolii coronariene. Se caracterizează prin modificarea trasăturilor durerii anginoase:
- Apare la eforturi din ce în ce mai mici sau chiar în repaus.
- Este mai intensă, mai prelungită și mai frecventă decât angina stabilă obișnuită a pacientului.
- Nu mai răspunde la fel de bine la nitroglicerină sau necesită doze mai mari.
Angina instabilă este o condiție periculoasă, deoarece indică o instabilitate a plăcii de aterom și un risc iminent de infarct miocardic. Necesită evaluare medicală urgentă.
3. Infarctul Miocardic: Urgența Majoră
Infarctul miocardic este forma cea mai gravă și amenințătoare de cardiopatie ischemică, reprezentând o urgență medicală absolută, ce poate duce la decesul pacientului. Acesta apare atunci când o arteră coronară este complet blocată, cel mai adesea de un cheag de sânge format pe o placă de aterom ruptă. Lipsa totală de aport sanguin duce la necroza (moartea) unei porțiuni din mușchiul inimii.
Simptomele tipice ale infarctului miocardic includ:
- Durere atroce: O durere intensă, opresivă, retrosternală, adesea descrisă ca o "gheară" sau o "greutate" pe piept.
- Durată prelungită: Durerea durează mai mult de 20-30 de minute și NU cedează la nitroglicerină.
- Iradieri: Poate iradia în brațul stâng, gât, maxilar, spate sau ambii umeri.
- Simptome asociate: Sufocare (dispnee), transpirații reci, greață, vărsături, amețeli, stare de slăbiciune extremă, anxietate severă.
Atunci când este blocată o arteră coronară mare, o porțiune extinsă a mușchiului inimii va fi afectată. Este important de reținut că intensitatea durerii nu se corelează neapărat cu mărimea infarctului; durerea este doar semnalul de alarmă. În infarctele extinse, pot apărea alte simptome care indică o severitate crescută: insuficiență cardiacă acută (manifestată prin sufocare severă), hipotensiune arterială (tensiune foarte mică), pierdere de cunoștință, tulburări de ritm cardiac (aritmii, palpitații severe) sau chiar moartea subită. Orice suspiciune de infarct necesită apelarea imediată a serviciilor de urgență (112) și transportul rapid la spital.
Diagnosticarea Cardiopatiei Ischemice: Un Proces Complet
Diagnosticul cardiopatiei ischemice implică o combinație de proceduri menite să evalueze funcția cardiacă și starea arterelor coronare:
- Examinarea Pacientului și Istoricul Bolii: Medicul va colecta informații detaliate despre simptome, factori de risc, antecedente medicale personale și familiale.
- Electrocardiograma (ECG) de Repaus: Înregistrează activitatea electrică a inimii și poate arăta semne de ischemie sau leziuni vechi ale miocardului.
- Electrocardiograma în Timpul Durerii: Extrem de importantă! O ECG efectuată în timpul unui episod de durere toracică poate oferi indicii cruciale despre prezența ischemiei acute.
- Testul ECG de Efort (Test de Stres): Pacientul efectuează efort fizic controlat (pe bicicletă ergonomică sau bandă de alergat) în timp ce activitatea cardiacă este monitorizată prin ECG. Acest test provoacă o nevoie crescută de oxigen a miocardului și poate scoate la iveală zone de ischemie care nu sunt vizibile în repaus.
- Ecocardiografia: O ecografie a inimii care permite vizualizarea structurii și funcției mușchiului cardiac și a valvelor. Poate detecta zone de miocard care nu se contractă normal din cauza ischemiei.
- Analize de Sânge: Măsurarea nivelurilor de colesterol (total, LDL, HDL, trigliceride), glicemie, hemoglobină glicozilată (pentru diabetici) și enzime cardiace (troponine, CK-MB) în caz de suspiciune de infarct miocardic.
- Coronarografia: Aceasta este o metodă de diagnostic invazivă și laborioasă, dar extrem de precisă. Implică introducerea unui cateter printr-o arteră (de obicei la nivelul încheieturii mâinii sau a zonei inghinale) până la originea arterelor coronare. Apoi, se injectează o substanță de contrast și se realizează radiografii, permițând vizualizarea directă a arterelor coronare și identificarea stenozelor sau ocluziilor. Coronarografia este recomandată doar atunci când celelalte teste indică un risc crescut de o formă severă de cardiopatie ischemică, la care tratamentul medicamentos nu este suficient.
Tratamentul Cardiopatiei Ischemice: O Abordare Completa
Tratamentul cardiopatiei ischemice este complex și vizează atât ameliorarea simptomelor, cât și prevenirea progresiei bolii și a complicațiilor grave. Acesta include modificarea stilului de viață, terapia medicamentoasă și, în unele cazuri, proceduri invazive.
1. Corectarea Factorilor de Risc: Fundamentul Sănătății Cardiovasculare
Indiferent de stadiul bolii, primul pas și cel mai important este abordarea factorilor de risc:
- Oprirea Fumatului: Absolut esențială. Renunțarea la fumat este cea mai eficientă măsură pentru a reduce riscul de evenimente cardiovasculare.
- Tratamentul Hipertensiunii Arteriale: Menținerea tensiunii arteriale în limite normale prin medicamente și modificări ale stilului de viață.
- Gestionarea Hipercolesterolemiei: Scăderea nivelurilor de colesterol LDL prin dietă, exerciții fizice și, dacă este necesar, medicamente (statine).
- Controlul Diabetului Zaharat: Menținerea glicemiei în valori țintă prin dietă, exerciții fizice și medicamente.
- Combaterea Obezității și Sedentarismului: Adoptarea unei diete sănătoase, echilibrate, cu un conținut redus de grăsimi saturate și zahăr, și practicarea regulată a activității fizice. Pentru angina stabilă, antrenamentul fizic regulat, sub supraveghere medicală, este chiar recomandat.
2. Terapia Medicamentoasă: Un Scut Pentru Inimă
Medicamentele joacă un rol vital în tratamentul cardiopatiei ischemice, fiind alese în funcție de profilul individual al fiecărui pacient. Iată principalele clase utilizate în ambulatoriu:
- Antiagregante Plachetare: Exemple: Aspirină, Clopidogrel (Plavix), Ticlopidină. Rolul lor este crucial: împiedică formarea cheagurilor de sânge (trombi) care se pot depune pe plăcile de aterom și pot bloca arterele coronare, prevenind astfel infarctul miocardic și accidentul vascular cerebral.
- Beta-Blocante: Exemple: Metoprolol, Bisoprolol. Aceste medicamente scad frecvența cardiacă și forța de contracție a inimii, reducând astfel nevoia de oxigen a miocardului. Sunt deosebit de utile atunci când miocardul nu primește suficient sânge oxigenat prin arterele îngustate.
- Blocantele Canalelor de Calciu: Exemplu: Diltiazem. Au un rol similar cu beta-blocantele în reducerea consumului de oxigen al miocardului. Sunt, de asemenea, utile în cazurile în care angina este produsă prin spasmul (constricția bruscă) arterelor coronare.
- Nitrati: Exemple: Nitroglicerină, Nitromint. Acestea produc dilatarea arterelor coronare și a altor vase de sânge, îmbunătățind fluxul sanguin către inimă și combătând rapid durerea anginoasă. Nitroglicerina sublinguală este adesea folosită pentru ameliorarea acută a anginei.
- Inhibitorii Enzimei de Conversie (IECA): Exemple: Enalapril, Perindopril (Prestarium). Sunt medicamente cu acțiune complexă: produc dilatarea tuturor arterelor, favorizând alimentarea cu oxigen, scad tensiunea arterială la pacienții hipertensivi și au un efect protector asupra miocardului și a altor organe vitale (rinichi, creier).
- Trimetazidină: Exemplu: Preductal. Este un medicament adjuvant cu rol de protecție miocardică, ajutând celulele inimii să utilizeze oxigenul mai eficient în condiții de ischemie.
În cazul pacienților spitalizați, în special în situații acute precum infarctul miocardic, se pot administra și alte clase de medicamente, cu rol foarte important:
- Anticoagulante: Exemple: Heparină, Clexane. Acestea au rolul de a împiedica formarea sau extinderea trombilor de sânge în arterele coronare.
- Trombolitice: Aceste medicamente sunt administrate exclusiv în infarctul miocardic acut și au o acțiune unică de a dizolva (liza) cheagul de sânge care deja s-a format și blochează artera coronară. Administrate cât mai devreme (ideal în primele 3 ore de la debutul infarctului, și dacă se poate chiar în primele minute), tromboliticele pot reduce substanțial suprafața de miocard afectată de infarct și pot salva viața pacientului.
ATENȚIE! Toate medicamentele enumerate pot avea interacțiuni și reacții adverse importante. De aceea, se administrează NUMAI după consultarea unui medic specialist și doar la indicația expresă a acestuia. Automedicația este periculoasă!
3. Proceduri Intervenționale și Chirurgicale: Când este Nevoie de Mai Mult
Angioplastia Coronariană cu Stent: Deschiderea Drumului
Angioplastia coronariană cu stent este o metodă de tratament invazivă, realizată în laboratorul de cateterism cardiac. Procedura constă în dezobstrucția și dilatarea stenozelor (îngustărilor) arterelor coronare. Un cateter cu un balon la vârf este introdus prin arteră până la locul îngustării. Balonul este umflat, comprimând placa de aterom și lărgind artera. Ulterior, la locul stenozei se implantează un dispozitiv numit stent – un fel de cilindru metalic subțire, tip plasă – care are rolul de a menține un calibru adecvat al arterei și de a preveni re-îngustarea. Angioplastia este indicată atât în angina instabilă/stabilă, cât și în infarctul miocardic, ca alternativă la tromboliză.
Angioplastia este considerată mai eficientă decât tromboliza în deschiderea arterei blocate, dar este o procedură mai laborioasă și necesită un laborator specializat și personal medical calificat, care nu sunt disponibile în toate centrele medicale. Având în vedere că factorul timp este esențial în infarctul miocardic pentru a salva miocardul (fiecare minut contează!), dacă nu există posibilitatea de acces rapid la angioplastie (în maximum 3 ore de la debutul simptomelor), se preferă tromboliza. Prin urmare, un pacient cu infarct necomplicat trebuie tratat cât mai repede posibil și nu trebuie deplasat pe distanțe mari dacă un centru cu angioplastie nu este la îndemână.
Intervenția Chirurgicală: By-passul Coronarian
Cardiopatia ischemică are indicație de tratament chirurgical, sub forma operației de by-pass aorto-coronarian, atunci când sunt afectate mai multe artere coronare (boală multivasculară) sau când apar complicații severe ale bolii. Operația constă în montarea unor by-passuri – adică se creează rute alternative pentru sânge, ocolind (by-passând) zonele stenozate sau ocluzionate ale arterelor coronare. Pentru aceste by-passuri se folosesc, de obicei, bucăți de vene prelevate de la picior (vena safenă) sau artere care irigă teritorii mai puțin importante (arterele mamare interne, arterele radiale).
Întrebări Frecvente Despre Cardiopatia Ischemică
- Ce înseamnă "ischemie" la nivelul inimii?
- Ischemia înseamnă că o anumită zonă a mușchiului inimii nu primește suficient sânge oxigenat. Acest lucru se întâmplă de obicei din cauza îngustării sau blocării arterelor coronare. Dacă ischemia este prelungită, poate duce la moartea țesutului (infarct).
- Pot preveni cardiopatia ischemică?
- Da, în mare măsură. Adoptarea unui stil de viață sănătos – renunțarea la fumat, o dietă echilibrată, exerciții fizice regulate, menținerea unei greutăți sănătoase și gestionarea eficientă a afecțiunilor precum hipertensiunea arterială, diabetul și colesterolul ridicat – poate reduce semnificativ riscul de dezvoltare a bolii.
- Durerea în piept înseamnă întotdeauna infarct?
- Nu. Durerea în piept poate avea numeroase cauze, inclusiv probleme digestive, musculare, pulmonare sau chiar anxietate. Cu toate acestea, orice durere toracică nouă, severă, persistentă sau care apare la efort și se ameliorează la repaus, trebuie evaluată de urgență de un medic pentru a exclude o cauză cardiacă.
- Cât de importantă este activitatea fizică?
- Activitatea fizică regulată este extrem de importantă. Ajută la controlul greutății, la scăderea tensiunii arteriale, la îmbunătățirea profilului lipidic și la creșterea sensibilității la insulină, toate acestea contribuind la reducerea riscului de cardiopatie ischemică. Chiar și pentru pacienții diagnosticați cu angină stabilă, exercițiile fizice moderate, sub supraveghere, sunt benefice.
- Ce este un stent și cât timp rămâne în inimă?
- Un stent este un mic tub de plasă metalică, expandabil, care este introdus într-o arteră coronară îngustată pentru a o menține deschisă. Odată implantat, stentul rămâne permanent în arteră, ajutând la menținerea fluxului sanguin adecvat.
Concluzie
Cardiopatia ischemică este o afecțiune serioasă, dar a cărei evoluție poate fi influențată semnificativ prin informare, prevenție și tratament adecvat. Înțelegerea factorilor de risc și adoptarea unui stil de viață sănătos sunt primele linii de apărare. Recunoașterea simptomelor și căutarea rapidă a ajutorului medical în caz de urgență pot salva vieți. Prin colaborarea strânsă cu medicul și respectarea planului de tratament, pacienții cu cardiopatie ischemică își pot gestiona eficient condiția și își pot îmbunătăți considerabil calitatea vieții. Nu uita, inima ta merită toată atenția!
Dacă vrei să descoperi și alte articole similare cu Cardiopatia Ischemică: Factori de Risc și Soluții, poți vizita categoria Sănătate.
