29/06/2023
Șocul cardiogen reprezintă una dintre cele mai severe și periculoase urgențe medicale, o condiție în care inima nu mai poate pompa suficient sânge pentru a satisface nevoile de oxigen ale organismului. Este o manifestare dramatică a insuficienței cardiace acute, adesea a celei de ventricul stâng, care necesită intervenție imediată și specializată. În absența unui tratament rapid și adecvat, șocul cardiogen poate duce la deteriorarea ireversibilă a organelor și, din păcate, la deces. Această afecțiune, deși gravă, poate fi gestionată cu succes dacă este recunoscută și tratată la timp. În rândurile ce urmează, vom explora în detaliu ce înseamnă șocul cardiogen, cum se manifestă, ce îl cauzează și, cel mai important, cum este abordat din punct de vedere medical pentru a oferi pacienților cele mai bune șanse de supraviețuire și recuperare.
- Ce este Șocul Cardiogen? Definiție și Implicații
- Fiziopatologia Șocului Cardiogen: Cum Afectează Corpul?
- Cauze și Factori de Risc Ai Șocului Cardiogen
- Semne și Simptome: Cum Recunoaștem Urgența?
- Diagnosticul: Pași Cruciali pentru o Intervenție Rapidă
- Complicații: De Ce Este Crucial Tratamentul Imediat?
- Tratamentul Șocului Cardiogen: O Cursă Contra Cronometru
- Prevenția: Putem Evita Șocul Cardiogen?
- Întrebări Frecvente Despre Șocul Cardiogen
Ce este Șocul Cardiogen? Definiție și Implicații
Imaginați-vă inima ca pe o pompă puternică, ce distribuie sânge oxigenat către toate țesuturile și organele corpului. Atunci când această pompă nu mai funcționează la capacitate maximă, nu mai are forța necesară să ejecteze sângele eficient, ne confruntăm cu o situație de șoc. Dacă această stare de șoc este cauzată de o problemă primară a inimii, o numim șoc cardiogen. Această condiție este, în esență, o formă acută și severă de insuficiență cardiacă, în special de insuficiență a ventriculului stâng, partea inimii responsabilă cu pomparea sângelui oxigenat către restul corpului. Este o boală extrem de gravă, care necesită tratament de urgență într-un mediu medical specializat, de preferință într-o secție de reanimare sau de terapie intensivă cardiologică.
Cea mai frecventă cauză a șocului cardiogen este infarctul miocardic acut, cunoscut și sub denumirea de atac de cord. Infarctul complică evoluția în aproximativ 5-10% din cazuri și reprezintă principala cauză de deces în ciuda progreselor terapeutice recente. Atunci când o arteră coronară (vasul de sânge care alimentează inima) este blocată, o parte a mușchiului cardiac este privată de oxigen și moare, pierzându-și capacitatea de a se contracta. Dacă această afectare cuprinde mai mult de 40% din ventriculul stâng, inima nu mai poate pompa suficient sânge, ducând la insuficiență cardiacă și la scăderea severă a debitului cardiac, caracteristice șocului cardiogen. Se creează un cerc vicios: debitul cardiac scăzut compromite și mai mult circulația la nivelul arterelor inimii, ducând la extinderea leziunilor. Pe lângă lipsa de contracție a inimii, șocul cardiogen poate fi cauzat și de complicații mecanice ale infarctului miocardic, cum ar fi ruptura peretelui cardiac.
Fiziopatologia Șocului Cardiogen: Cum Afectează Corpul?
Pentru a înțelege pe deplin șocul cardiogen, este esențial să înțelegem mecanismele sale. În general, un șoc este un sindrom de insuficiență circulatorie acută, o discrepanță bruscă între nevoile celulare și aportul de oxigen. În cazul șocului cardiogen, această discrepanță este secundară alterării funcției cardiace.
Mecanismul principal implică o diminuare bruscă a debitului cardiac, adică a volumului de sânge pompat de inimă pe minut. Această scădere a debitului cardiac are consecințe în lanț:
- Scăderea transportului arterial de oxigen: Mai puțin sânge înseamnă mai puțin oxigen livrat țesuturilor.
- Mecanisme compensatorii: Organismul încearcă să compenseze această lipsă. Inima accelerează (tahicardie) pentru a încerca să pompeze mai mult sânge, respirația devine rapidă (polipnee/tahipnee) pentru a aduce mai mult oxigen în plămâni, iar țesuturile încearcă să extragă mai mult oxigen din sângele puțin disponibil.
- Vasoconstricție periferică: O altă reacție compensatorie este îngustarea vaselor de sânge din periferie (piele, mușchi, organe digestive și renale) pentru a redistribui sângele către organele vitale, cum ar fi inima și creierul. Deși inițial utilă, această vasoconstricție prelungită duce la o perfuzie tisulară redusă în aceste zone, afectându-le funcția.
- Edem pulmonar acut: Atunci când funcția ventriculului stâng este compromisă, sângele se acumulează în plămâni, deoarece inima nu îl poate pompa eficient mai departe. Această acumulare crește presiunea în capilarele pulmonare, determinând trecerea lichidului din vasele de sânge în alveolele pulmonare și țesutul interstițial. Rezultatul este edemul pulmonar acut, o afecțiune gravă care compromite schimbul de gaze și capacitatea de respirație.
Cauze și Factori de Risc Ai Șocului Cardiogen
Deși infarctul miocardic este cauza predominantă, șocul cardiogen poate fi declanșat și de alte afecțiuni care afectează grav funcția de pompare a inimii sau obstrucționează fluxul sanguin. Iată o listă a principalelor etiologii:
A. Defecte de contractilitate miocardică (probleme cu mușchiul cardiac însuși):
- Infarctul miocardic acut: Cea mai comună cauză, așa cum am menționat.
- Medicamente inotrope negative: Anumite medicamente pot reduce forța de contracție a inimii.
- Tulburări de ritm severe (aritmii): Ritmurile cardiace prea rapide sau prea lente pot împiedica inima să pompeze eficient.
- Patologii coronariene extinse: Boala arterelor coronare care afectează mai multe vase, chiar și fără un infarct acut major.
- Hipertensiunea arterială severă, necontrolată: Poate duce la epuizarea inimii pe termen lung.
B. Cauze structurale sau mecanice (probleme cu structura inimii sau cu vasele mari):
- Embolia pulmonară masivă: Un cheag de sânge mare blochează arterele pulmonare, împiedicând sângele să ajungă de la inimă la plămâni.
- Insuficiența aortică acută severă: Valva aortică nu se închide corect, permițând sângelui să se întoarcă în inimă.
- Insuficiența mitrală acută severă: Valva mitrală nu se închide corect, permițând sângelui să se întoarcă în atriul stâng.
- Tamponada cardiacă: Acumularea de lichid în sacul din jurul inimii (pericard) care comprimă inima și o împiedică să se umple corect cu sânge.
Înțelegerea cauzei subiacente este crucială pentru un tratament eficient, deoarece abordarea terapeutică diferă în funcție de etiologie.

Semne și Simptome: Cum Recunoaștem Urgența?
Recunoașterea rapidă a simptomelor este esențială pentru a asigura o intervenție medicală promptă. Simptomele șocului cardiogen sunt o combinație de semne generale de șoc și semne specifice de afectare cardiacă:
Semne generale de șoc (legate de perfuzia sanguină deficitară a organelor):
- Hipotensiune arterială: Tensiune arterială foarte scăzută, principalul indicator al insuficienței circulatorii.
- Tahicardie: Puls rapid, inima încearcă să compenseze debitul scăzut.
- Polipnee (Tahipnee): Respirație rapidă și superficială.
- Piele rece și umedă: Datorită vasoconstricției periferice și transpirației.
- Cianoză: Colorarea albăstruie a pielii, în special a buzelor și a unghiilor, din cauza oxigenării insuficiente.
- Oligurie: Scăderea semnificativă a cantității de urină, semn al afectării funcției renale.
- Tulburări de conștiență: De la anxietate și agitație la dezorientare, delir, somnolență sau chiar comă, din cauza irigării insuficiente a creierului.
- Marmorare cutanată: Aspect pătat, văratic al pielii, mai ales pe membre, din cauza circulației deficitare.
Semne specifice de afectare cardiacă (care indică problema la inimă):
1. Semne de alterare a ventriculului stâng (insuficiență cardiacă stângă):
- Rale crepitante la auscultație: Zgomote specifice (asemănătoare cu trosnetul sării pe foc) auzite la ascultarea plămânilor cu stetoscopul, indicând prezența lichidului în alveole (edem pulmonar).
- Dispnee severă: Dificultate extremă la respirație, agravată la efort sau în poziție culcată.
2. Semne de alterare a ventriculului drept (insuficiență cardiacă dreaptă):
- Turgescența venelor jugulare: Venele din gât sunt umflate și vizibile, semn al presiunii crescute în circulația venoasă.
- Hepatomegalie și hepatalgie: Ficatul mărit și dureros la palpare, din cauza congestiei sanguine.
- Edeme ale membrelor inferioare (OMI): Umflarea picioarelor și gleznelor, deși acestea sunt mai frecvente în insuficiență cardiacă cronică, pot apărea și în cea acută.
- Creștere în greutate rapidă: Din cauza retenției de lichide.
Diagnosticul: Pași Cruciali pentru o Intervenție Rapidă
Diagnosticul șocului cardiogen este o urgență medicală și se bazează pe o evaluare clinică rapidă, susținută de investigații paraclinice. Obiectivul este identificarea rapidă a cauzei și inițierea tratamentului.
1. Examen clinic:
- Evaluarea semnelor vitale (tensiune arterială, puls, frecvență respiratorie, saturație oxigen).
- Aprecierea stării de conștiență și a perfuziei periferice (culoarea și temperatura pielii).
- Auscultația cardiacă și pulmonară (detectarea ralurilor, suflurilor cardiace).
- Palparea abdomenului și examinarea venelor jugulare.
2. Investigații paraclinice (de laborator și imagistice):
| Tipul de Analiză/Investigație | Scop/Informații Obținute |
|---|---|
| Analize de sânge (NFS, electroliți, funcție renală/hepatică) | Evaluarea stării generale, detectarea disfuncțiilor de organ (rinichi, ficat), dezechilibrelor electrolitice. |
| Gaze arteriale și Lactatemia | Evaluarea oxigenării sângelui, echilibrului acido-bazic și a gradului de hipoperfuzie tisulară (lactatul crescut indică hipoperfuzie severă). |
| Markeri cardiaci (Troponina, BNP) | Confirmă leziunea miocardică (infarct), evaluează severitatea insuficienței cardiace. |
| Electrocardiograma (ECG) | Identifică infarctul miocardic (modificări ST-T), aritmii, semne de ischemie. |
| Radiografia toracică | Detectează edemul pulmonar, mărirea inimii, alte patologii pulmonare. |
| Ecocardiografia (ultrasunete cardiace) | Cea mai importantă investigație! Evaluează funcția de pompare a inimii (fracția de ejecție), detectează rupturi, probleme valvulare, lichid pericardic, oferind informații în timp real despre cauza șocului. |
| Cateterismul arterial periferic/pulmonar | Măsoară continuu tensiunea arterială și presiunile în inimă și plămâni, oferind o evaluare precisă a hemodinamicii. |
| Măsurarea PVC (Presiunea Venoasă Centrală) | Indică presiunea de umplere a inimii drepte, utilă în ghidarea terapiei cu fluide. |
Complicații: De Ce Este Crucial Tratamentul Imediat?
Șocul cardiogen, prin natura sa, afectează întregul organism, ducând la o serie de complicații grave, care pot deveni ireversibile în lipsa unui tratament prompt. Acestea includ:
- Insuficiența multiorganică: Cel mai grav scenariu, când mai multe organe vitale (rinichi, ficat, plămâni, creier) își încetează funcția.
- Acidoza metabolică: Acumularea de acizi în sânge datorită metabolismului anaerob (fără oxigen) la nivel celular.
- Ischemia miocardică și alterarea contractilității: Lipsa continuă de oxigen agravează leziunile inimii.
- Sindromul de detresă respiratorie acută (SDRA): O formă severă de insuficiență pulmonară.
- Tulburări neurologice: De la confuzie la comă, din cauza lipsei de oxigen la creier.
- Insuficiență renală acută: Rinichii nu mai pot filtra deșeurile din sânge.
- Disfuncție hepatică (citoliză hepatică, insuficiență hepatocelulară): Ficatul este afectat, ducând la incapacitatea de a detoxifia corpul.
- Ulcere gastroduodenale de stres și ischemie intestinală: Reducerea fluxului sanguin către sistemul digestiv poate provoca leziuni severe.
- Coagulare intravasculară diseminată (CIVD): O tulburare complexă de coagulare care poate duce atât la formarea de cheaguri, cât și la sângerări.
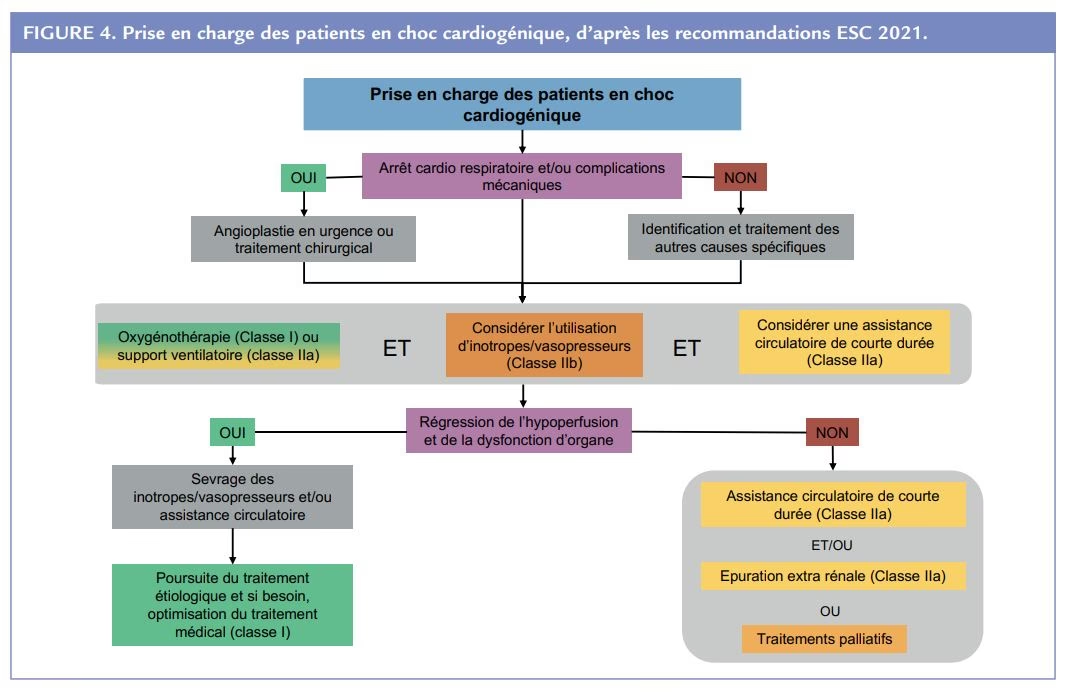
Tratamentul Șocului Cardiogen: O Cursă Contra Cronometru
Managementul șocului cardiogen este o cursă contra cronometru și necesită o abordare rapidă și agresivă într-un mediu de terapie intensivă. Obiectivul principal este restabilirea perfuziei tisulare adecvate și stabilizarea funcției cardiace.
1. Măsuri de urgență și suport vital:
- Admitere urgentă în serviciul de reanimare/terapie intensivă: Pacientul necesită monitorizare continuă și intervenții complexe.
- Oxigenoterapie: Administrarea de oxigen suplimentar pentru a crește oxigenarea sângelui.
- Asistență ventilatoare: Adesea, este necesară intubația orotraheală și ventilația mecanică pentru a asigura o oxigenare adecvată și a reduce efortul respirator.
- Suport hemodinamic cu medicamente:
- Catecolamine (ex. Dobutamină, Noradrenalină): Aceste medicamente sunt administrate intravenos pentru a crește forța de contracție a inimii (efect inotrop pozitiv) și/sau pentru a crește tensiunea arterială (efect vasopresor). Alegerea și dozajul depind de cauza și severitatea șocului.
- Umplere vasculară (cu prudență): Administrarea de fluide intravenoase poate fi utilă în anumite cazuri, în special dacă există semne de insuficiență cardiacă dreaptă sau hipovolemie relativă, dar trebuie făcută cu mare atenție pentru a nu agrava edemul pulmonar.
2. Tratamentul cauzei subiacente (etiologic):
Acesta este cel mai crucial pas și variază în funcție de diagnosticul specific:
- Revascularizare rapidă în infarctul miocardic: Dacă șocul este cauzat de un infarct, este imperativă deschiderea arterei coronare blocate cât mai repede posibil. Aceasta se realizează de obicei prin angioplastie coronariană cu balon și stent (procedură percutană) sau, în cazuri selecționate, prin chirurgie de bypass coronarian.
- Corecția problemelor mecanice: Dacă există o ruptură cardiacă sau o disfuncție valvulară acută, poate fi necesară intervenția chirurgicală de urgență.
- Managementul aritmiilor: Corectarea ritmului cardiac anormal prin medicamente, cardioversie electrică sau implantarea unui stimulator cardiac temporar.
- Tratamentul emboliei pulmonare: Administrarea de medicamente trombolitice (care dizolvă cheagurile) sau, în cazuri selecționate, embolectomia (îndepărtarea chirurgicală a cheagului).
3. Suportul funcțiilor organice:
- Dializă în cazul insuficienței renale acute.
- Măsuri de protecție gastrică.
- Managementul glicemiei.
Prevenția: Putem Evita Șocul Cardiogen?
Deși șocul cardiogen este adesea o urgență acută, cauzele sale subiacente sunt, în mare parte, boli cronice care pot fi gestionate. Prevenția se concentrează pe controlul factorilor de risc cardiovascular și pe managementul eficient al bolilor de inimă existente:
- Prevenirea infarctului miocardic: Controlul tensiunii arteriale, colesterolului, diabetului, renunțarea la fumat, adoptarea unui stil de viață sănătos (dietă echilibrată, exerciții fizice regulate).
- Managementul insuficienței cardiace cronice: Respectarea tratamentului medicamentos, monitorizarea simptomelor, evitarea factorilor declanșatori.
- Tratamentul prompt al aritmiilor și al altor afecțiuni cardiace: Orice simptom nou sau agravare a unei boli cardiace preexistente trebuie evaluată medical rapid.
Întrebări Frecvente Despre Șocul Cardiogen
- Este șocul cardiogen întotdeauna fatal?
- Nu. Deși este o afecțiune cu o mortalitate ridicată (peste 50% în unele studii), progresele în medicina de urgență și cardiologie au îmbunătățit semnificativ ratele de supraviețuire. Intervenția rapidă și tratamentul cauzei subiacente sunt esențiale.
- Cum diferă șocul cardiogen de alte tipuri de șoc (ex. șoc septic, anafilactic)?
- Diferența cheie este cauza. În șocul cardiogen, problema primară este incapacitatea inimii de a pompa sânge. În șocul septic, este o infecție severă care duce la vasodilatație și disfuncție de organ. În șocul anafilactic, este o reacție alergică severă. Toate duc la o perfuzie tisulară inadecvată, dar mecanismele inițiale sunt distincte, iar tratamentul țintit diferă.
- Ce ar trebui să fac dacă suspectez că cineva are șoc cardiogen?
- Apelați imediat serviciile de urgență (112 în România). Nu încercați să transportați persoana singur. Orice întârziere în obținerea ajutorului medical specializat reduce semnificativ șansele de supraviețuire. Mențineți persoana într-o poziție confortabilă, de obicei semi-șezând, dacă nu este inconștientă.
- Poate fi șocul cardiogen complet prevenit?
- Nu întotdeauna, dar riscul poate fi redus semnificativ. Prin gestionarea riguroasă a bolilor cardiovasculare preexistente (cum ar fi boala coronariană, hipertensiunea, diabetul) și adoptarea unui stil de viață sănătos, se poate diminua riscul de a dezvolta condițiile care duc la șoc cardiogen, în special infarctul miocardic.
În concluzie, șocul cardiogen este o afecțiune cardiacă de o gravitate extremă, care pune viața în pericol. Înțelegerea cauzelor, recunoașterea simptomelor și, mai ales, intervenția medicală rapidă și specializată sunt pilonii principali în lupta contra acestei boli. Deși perspectivele pot fi sumbre fără tratament, progresele medicale oferă speranță și șanse reale de recuperare pentru cei care primesc îngrijiri prompte și adecvate. Fii informat, acționează rapid și contribuie la salvarea unei vieți!
Dacă vrei să descoperi și alte articole similare cu Șocul Cardiogen: O Urgență Cardiacă Majoră, poți vizita categoria Fitness.