07/03/2025
Aspirina, un medicament cu o istorie fascinantă, a fost folosită de milenii sub diverse forme, de la scoarța de salcie din antichitate până la forma sa modernă, introdusă public în 1904. Recunoscută inițial pentru proprietățile sale analgezice și antiinflamatorii, abia în 1971 a fost descoperit mecanismul său exact de acțiune: inhibarea ireversibilă a ciclooxigenazei (COX) și suprimarea producției de prostaglandine. Această descoperire a deschis noi orizonturi, poziționând aspirina ca un agent antitrombotic esențial, capabil să prevină agregarea plachetară. Astăzi, aspirina rămâne unul dintre cele mai utilizate medicamente la nivel global, cu un rol bine stabilit în managementul acut și prevenția secundară a bolilor cardiovasculare (BCV). Cu toate acestea, utilizarea sa în prevenția primară a BCV este un subiect de dezbatere, cu ghiduri clinice conservatoare care subliniază echilibrul delicat dintre beneficiile potențiale și riscul de sângerare. Acest articol își propune să exploreze în profunzime rolul contemporan al aspirinei, abordând atât utilizările sale consacrate, cât și aspectele încă nerezolvate, pentru a oferi o imagine completă asupra modului în care acest medicament simplu poate influența sănătatea inimii.
Mecanismul de Acțiune al Aspirinei
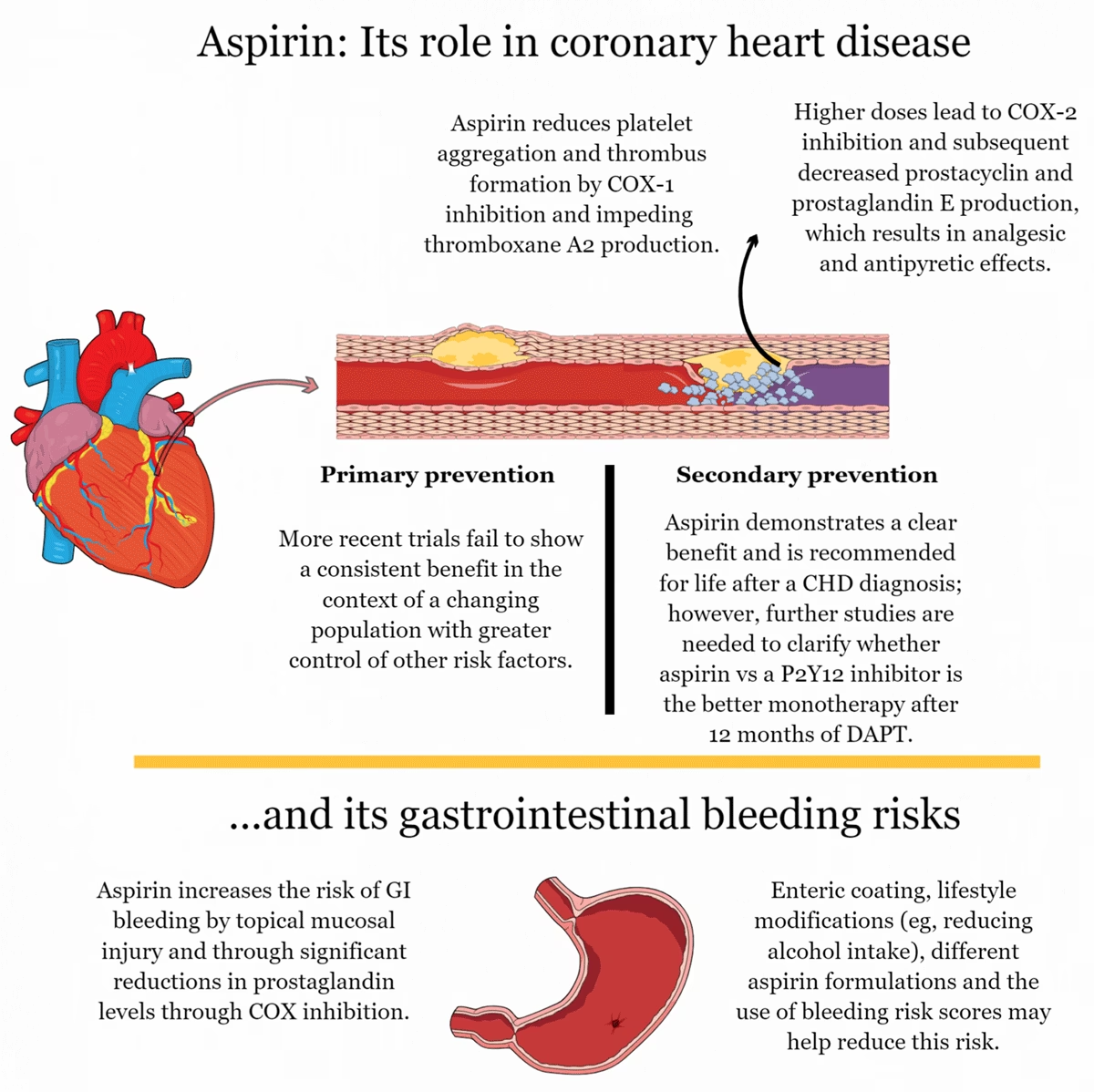
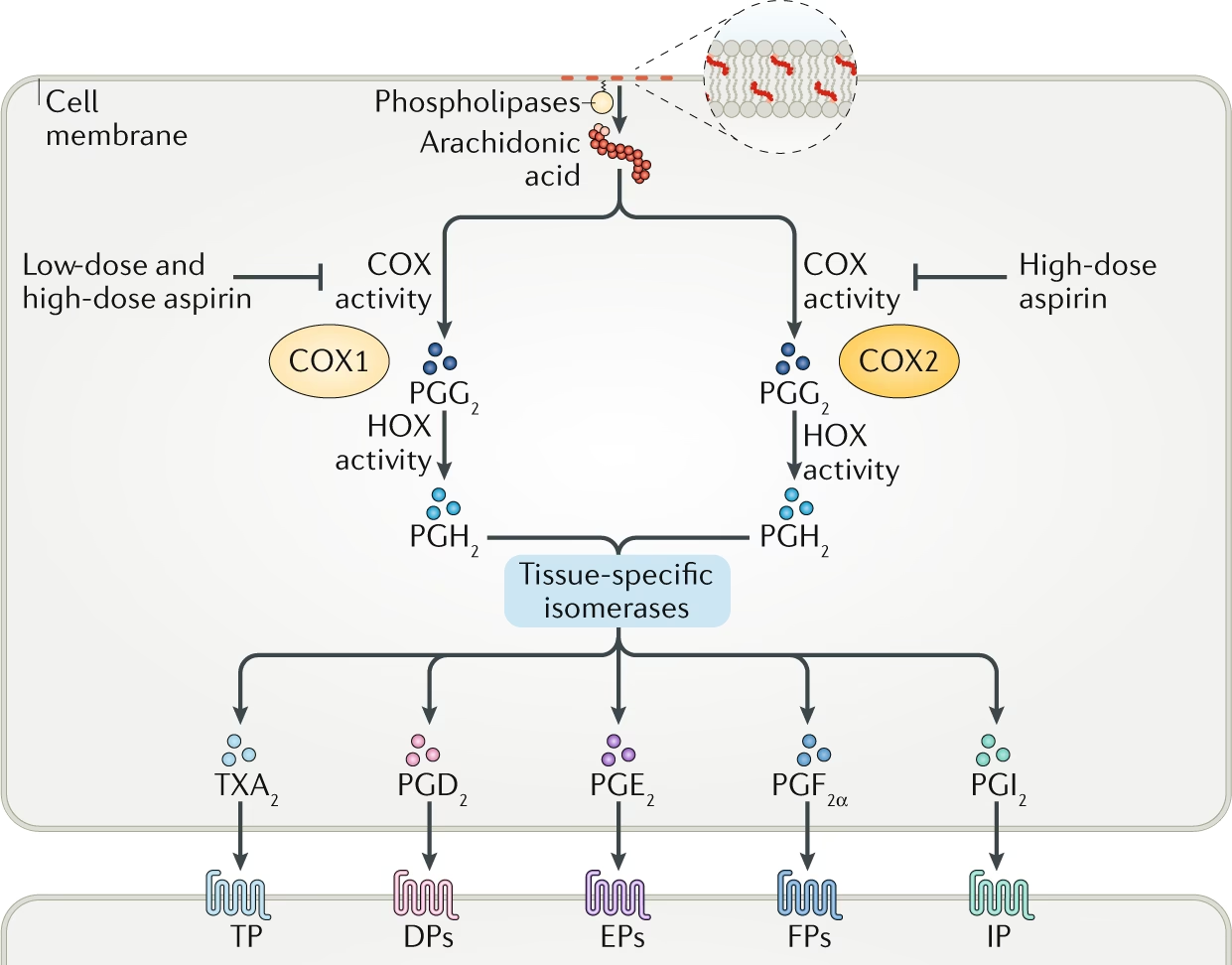
Mecanismul de acțiune al aspirinei este fundamental pentru înțelegerea efectelor sale. Aspirina acționează prin inhibarea ireversibilă a enzimei ciclooxigenază (COX), în special COX-1, prezentă în plachete. Inhibarea COX-1 blochează producția de tromboxan A2 (TXA2), o substanță puternică ce promovează agregarea plachetară și vasoconstricția. Deoarece plachetele nu au nucleu, ele nu pot regenera enzima COX odată ce aceasta a fost inactivată, ceea ce conferă aspirinei un efect antiplachetar prelungit. Dozele mici de aspirină (≥ 30 mg/zi) sunt suficiente pentru a suprima eficient agregarea plachetară fără a afecta semnificativ funcțiile importante ale celulelor endoteliale. Pe lângă efectul său antiplachetar, aspirina poate contribui la îmbunătățirea disfuncției endoteliale, reducerea inflamației în bolile coronariene și inhibarea progresiei aterosclerozei prin protejarea lipoproteinelor cu densitate scăzută de oxidare. Aceste mecanisme multiple subliniază complexitatea și versatilitatea acțiunii aspirinei în contextul cardiovascular.
Aspirina în Prevenția Secundară
Rolul aspirinei în prevenția secundară a evenimentelor cardiovasculare este neechivoc și bine stabilit prin numeroase studii clinice. Pacienții care au suferit deja un eveniment cardiovascular major, cum ar fi un infarct miocardic (IM) sau un accident vascular cerebral ischemic (AVC), prezintă un risc foarte ridicat de a suferi un alt eveniment. Aspirina, administrată pe termen lung, reduce semnificativ riscul de evenimente vasculare grave recurente, inclusiv infarct miocardic non-fatal, accident vascular cerebral non-fatal și deces vascular.
Studiul ISIS-2 (International Study of Infarct Survival) a demonstrat pentru prima dată, în 1988, că administrarea de aspirină la pacienții cu IM acut a redus mortalitatea vasculară la 5 săptămâni, reinfarctul non-fatal și accidentul vascular cerebral. Analize ulterioare, cum ar fi meta-analiza Antithrombotic Trialists’ Collaboration din 2002, care a inclus 16 studii cu peste 17.000 de subiecți, au confirmat că utilizarea aspirinei (în doze de 75-100 mg/zi) a dus la reduceri semnificative ale evenimentelor vasculare grave la bărbați și femei, dozele mici fiind la fel de eficiente ca cele mai mari.
Ghidurile majorității organizațiilor medicale de top, inclusiv American Heart Association (AHA) și European Society of Cardiology (ESC), recomandă utilizarea aspirinei în doză mică, pe termen lung, ca piatră de temelie în prevenția secundară a BCV. Aceasta include pacienții cu sindrom coronarian acut, angină stabilă, după proceduri de revascularizare (angioplastie coronariană percutană sau bypass coronarian), precum și cei cu accident vascular cerebral sau atac ischemic tranzitoriu (AIT) în antecedente. Beneficiile în prevenția secundară depășesc cu mult riscurile asociate, consolidând poziția aspirinei ca un medicament vital în managementul pacienților cu BCV stabilită.
Aspirina în Prevenția Primară
Spre deosebire de prevenția secundară, rolul aspirinei în prevenția primară a bolilor cardiovasculare, adică la persoanele fără un istoric de evenimente cardiovasculare, este mult mai controversat și necesită o evaluare atentă a balanței dintre beneficii și riscuri. Deși conceptul utilizării aspirinei pentru prevenția primară a existat de peste jumătate de secol, ghidurile clinice actuale sunt mai conservatoare, în principal din cauza riscului crescut de sângerare majoră.
Numeroase studii majore au investigat acest aspect, cu rezultate variate. Iată o comparație a unora dintre cele mai influente studii:
| Studiu | Țara | An | Nr. Pacienți | Doza Aspirină | Durată Terapie | Impact Evenimente CV (general) | Impact IM | Impact AVC | Impact Mortalitate CV |
|---|---|---|---|---|---|---|---|---|---|
| BDT (British Doctors' Trial) | UK | 1988 | 5,139 | 500 mg/zi | 5.8 ani | NS | NS | NS | 6% scădere |
| PHS (Physicians' Health Study) | SUA | 1989 | 22,071 | 325 mg la 2 zile | 5 ani | NR | RR=0.56 (scădere) | RR=1.22 (creștere) | RR=0.96 |
| TPT (Thrombosis Prevention Trial) | UK | 1998 | 5,085 | 75 mg/zi | 6.8 ani | NR | 20% reducere | 3% reducere | NR |
| HOT (Hypertension Optimal Treatment) | Multinațional | 1998 | 18,790 | 75 mg/zi | 3.8 ani | RR=0.85 (scădere) | RR=0.64 (scădere) | RR=0.88 (scădere) | RR=0.95 |
| PPP (Primary Prevention Projects) | Italia | 2001 | 4,495 | 100 mg/zi | 3.6 ani | RR=0.77 (scădere) | RR=0.69 (scădere) | RR=0.67 (scădere) | RR=0.56 (scădere) |
| WHS (Women's Health Study) | SUA | 2005 | 39,876 | 100 mg la 2 zile | 10.1 ani | RR=0.91 | RR=1.02 | RR=0.83 (scădere) | RR=0.95 |
| POPADAD | Scoția | 2008 | 1,276 | 100 mg/zi | 6.7 ani | HR=0.98 | NS | NS | HR=1.23 |
| JPAD | Japonia | 2008 | 2,539 | 81 sau 100 mg/zi | 4.4 ani | HR=0.80 (scădere) | HR=0.81 | HR=0.84 | HR=0.10 (scădere semnificativă) |
| AAA (Aspirin for Asymptomatic Atherosclerosis) | UK | 2010 | 3,350 | 100 mg/zi | 8.2 ani | HR=1.03 | NS | NS | NR |
NS: Nu este Semnificativ; NR: Nu este Raportat; RR: Risc Relativ; HR: Hazard Ratio; CV: Cardiovascular; IM: Infarct Miocardic; AVC: Accident Vascular Cerebral.
Diferențe de Gen
Meta-analizele sugerează că beneficiile aspirinei în prevenția primară pot varia în funcție de sex. La bărbați, aspirina pare să reducă în principal riscul de infarct miocardic, în timp ce la femei, beneficiul major este o reducere a riscului de accident vascular cerebral ischemic. Motivul exact al acestor diferențe nu este pe deplin înțeles, dar ar putea fi legat de diferențe biologice, cum ar fi reactivitatea plachetară de bază, care este mai mare la femei. Prin urmare, ghidurile actuale iau în considerare aceste diferențe, recomandând aspirina pentru prevenția bolii coronariene la bărbați și pentru prevenția AVC la femei.
Aspirina și Diabetul
Pacienții cu diabet zaharat prezintă un risc de 2-4 ori mai mare de evenimente cardiovasculare grave. Inițial, ghidurile recomandau aspirina ca strategie de prevenție primară la majoritatea pacienților diabetici cu risc cardiovascular crescut (cei peste 40 de ani sau cu alți factori de risc). Cu toate acestea, studii mai recente, concentrate exclusiv pe pacienții cu diabet fără istoric de BCV, au oferit dovezi limitate pentru beneficiile cardiovasculare ale aspirinei în această populație. Meta-analizele au arătat că nu există o reducere semnificativă a evenimentelor cardiovasculare grave sau a mortalității de toate cauzele la pacienții diabetici. În consecință, American Diabetes Association recomandă acum aspirina în doză mică în primul rând pentru bărbații peste 50 de ani și femeile peste 60 de ani cu diabet și cel puțin un risc cardiovascular moderat, sau cei cu un IM sau AVC anterior. Este crucial ca medicii să efectueze o evaluare individualizată a riscului cardiovascular și de sângerare înainte de a recomanda aspirina pacienților diabetici.
Studii Clinice în Curs
Controversa persistentă privind utilizarea aspirinei în prevenția primară a condus la inițierea mai multor studii clinice majore, care sunt în curs de desfășurare. Acestea includ studiul ASPREE (Aspirin in Reducing Events in the Elderly), care investighează utilizarea aspirinei în doză mică la pacienții de 65 de ani și peste, ACCEPT-D (Aspirin and Simvastatin Combination for CV Events Prevention Trial in Diabetes) și ASCEND (A Study of Cardiovascular Events in Diabetes), ambele axate pe pacienții cu diabet. Rezultatele acestor studii sunt așteptate să ofere claritate suplimentară și să modeleze viitoarele ghiduri clinice, în special în contextul utilizării concomitente a altor terapii preventive, cum ar fi statinele.
Ghiduri Actuale pentru Utilizarea Aspirinei în Prevenția Primară
Majoritatea organizațiilor de sănătate cardiacă au emis recomandări privind utilizarea aspirinei. Deși există un consens puternic pentru prevenția secundară, ghidurile pentru prevenția primară sunt mai variate și se bazează adesea pe profilul individual de risc cardiovascular al pacientului.
| Organizație | Prevenție Primară | Prevenție Secundară |
|---|---|---|
| AHA/American Stroke Association | Recomandată pentru persoanele al căror risc cardiovascular este suficient de mare pentru ca beneficiile să depășească riscurile (risc pe 10 ani de evenimente CV > 6-10%). | Supraviețuitorilor de atac de cord și AVC li se recomandă să ia în mod regulat aspirină în doză mică pentru prevenția secundară. |
| American College of Chest Physicians (ACCP) | Recomandată la toți pacienții ≥ 50 ani fără BCV simptomatică. | Recomandă utilizarea aspirinei în doză mică sau clopidogrel pentru toți pacienții cu boală cardiovasculară stabilită. |
| U.S. Preventive Services Task Force (USPSTF) | Recomandată pentru bărbații cu vârste între 45-79 ani când beneficiul potențial (reducerea IM) depășește riscul (creșterea sângerării). Recomandată pentru femeile cu vârste între 55-79 ani când beneficiul potențial (reducerea AVC ischemic) depășește riscul (creșterea sângerării). | Similar cu prevenția primară (adică, evaluare risc/beneficiu). |
| Canadian Cardiovascular Society (CVS) | Utilizarea nu este recomandată la bărbați sau femei fără dovezi de boală vasculară manifestă. | Recomandă terapie pe termen nedefinit cu aspirină în doză mică pentru toți pacienții după un eveniment cardiovascular grav. |
| European Society of Cardiology (ESC) | Recomandată atunci când riscul pe 10 ani de mortalitate cardiovasculară este marcat crescut și tensiunea arterială este controlată. | Recomandă terapie pe termen lung cu aspirină în doză mică la toți pacienții cu boală cardiovasculară stabilită, inclusiv cei cu diabet, cu excepția cazurilor de contraindicație. |
Toate ghidurile subliniază că aspirina este contraindicată la pacienții cu intoleranță la aspirină, risc crescut de sângerare gastro-intestinală sau accident vascular cerebral hemoragic. Dozele de aspirină de 75 mg până la 162 mg pe zi sunt în general mai bine tolerate și la fel de eficiente ca dozele mai mari în conferirea protecției cardiovasculare.
Efecte Adverse ale Aspirinei
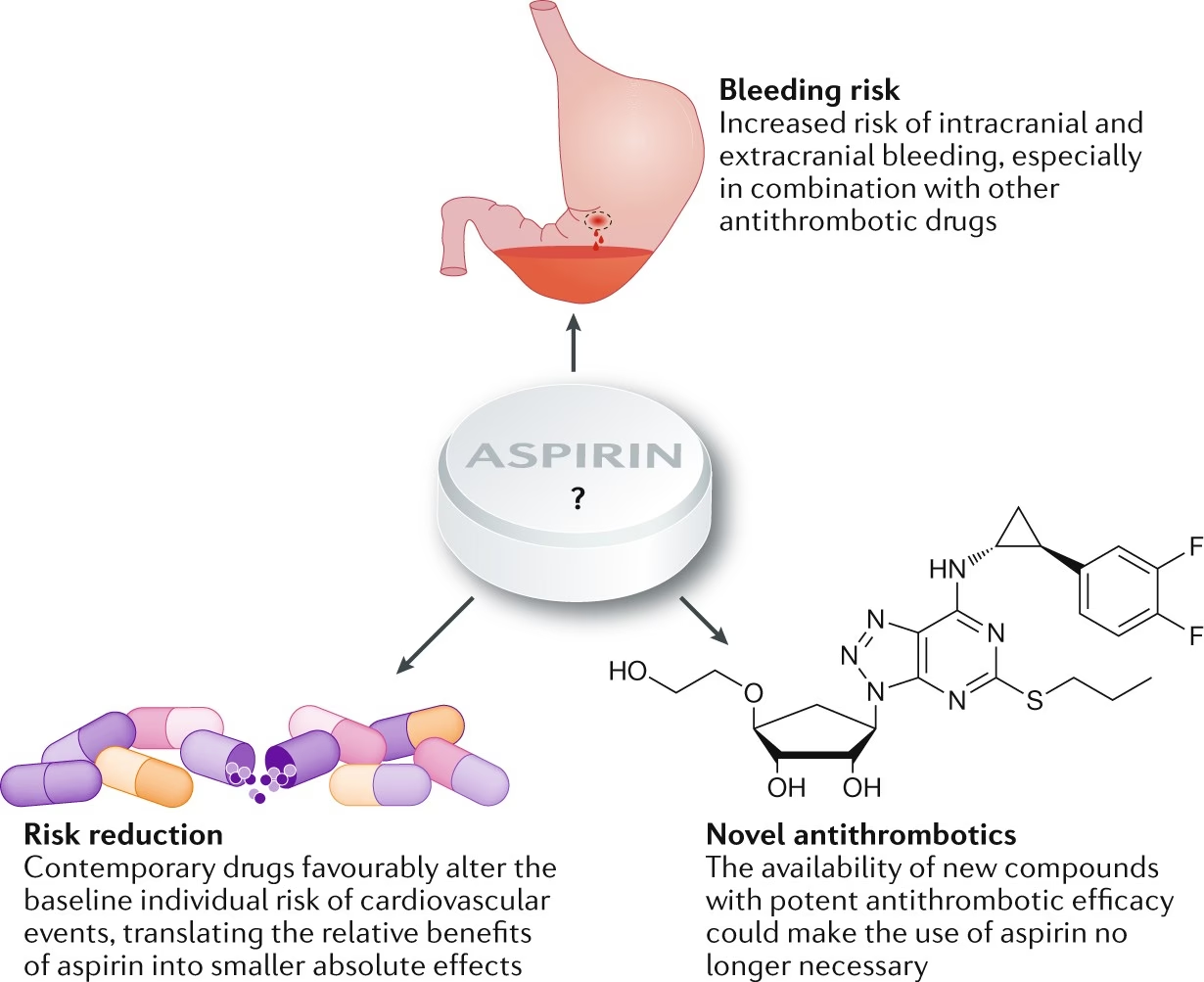
Deși aspirina este un medicament extrem de benefic, utilizarea sa nu este lipsită de riscuri. Efectele adverse apar ca o consecință directă a mecanismului său de acțiune, inhibarea sintezei prostaglandinelor. Cel mai frecvent și important efect advers este toxicitatea gastro-intestinală superioară, care poate varia de la simptome ușoare precum greață, arsuri la stomac și dureri epigastrice, până la complicații grave precum ulcere și sângerări gastro-intestinale. Riscul de sângerare este dependent de doză, dar poate apărea la orice doză. Pentru a atenua acest risc, au fost dezvoltate formulări de aspirină cu înveliș enteric, deși eficiența lor în reducerea sângerărilor majore nu este pe deplin clară.
Un alt risc serios, deși mai rar, este hemoragia intracraniană. Meta-analizele au indicat o creștere proporțională a riscului de hemoragie extracraniană majoră cu aproximativ 50% și o creștere a riscului de hemoragie intracraniană, deși incidența absolută este relativ mică (<1 la 1000 de pacienți pe an în studiile cu risc ridicat).
Alte efecte secundare pot include hipertensiunea arterială și toxicitatea renală, de obicei legate de doză. Dozele mari de aspirină pot reduce fluxul sanguin renal și filtrarea glomerulară, afectând funcția renală, în special la pacienții vârstnici sau cu boli renale preexistente. De asemenea, aspirina poate atenua beneficiile anumitor medicamente antihipertensive, cum ar fi inhibitorii enzimei de conversie a angiotensinei (IECA), prin inhibarea sintezei unor prostaglandine care susțin perfuzia renală.
Evaluarea beneficiului net al terapiei cu aspirină necesită o estimare precisă a riscului trombotic versus riscul hemoragic pentru fiecare pacient în parte. Este esențial ca medicii să discute cu pacienții despre aceste riscuri și beneficii potențiale înainte de a iniția terapia.
Rezistența la Aspirină
Un aspect complex și încă nerezolvat în terapia cu aspirină este fenomenul de "rezistență la aspirină". Acest termen descrie incapacitatea aspirinei de a proteja indivizii de complicațiile trombotice, de a prelungi timpul de sângerare sau de a reduce producția de TXA2, sau de a produce efectul tipic în testele in vitro ale funcției plachetare. Cu toate acestea, o definiție standardizată, clară și distinctă a rezistenței la aspirină nu a fost încă stabilită, ceea ce contribuie la variabilitatea estimărilor prevalenței, care variază de la 5% la 60% în diverse studii.
Cauzele potențiale ale rezistenței la aspirină sunt multiple și includ:
- Rotația crescută a plachetelor: Plachetele noi, "virgine", sunt eliberate rapid în circulație, depășind efectul inhibitor al aspirinei.
- Polimorfisme genetice: Variații genetice în enzimele COX-1 sau în alte gene implicate în biosinteza tromboxanului.
- Surse non-plachetare de tromboxan: Producția de TXA2 din alte celule decât plachetele.
- Interacțiuni medicamentoase: Anumite medicamente (ex. AINS) pot interfera cu legarea aspirinei de COX-1.
- Non-aderența la tratament: O cauză frecventă, dar ușor de prevenit, de "rezistență" aparentă.
Deși există numeroase teste de laborator pentru a evalua activitatea plachetară și răspunsul la aspirină, importanța clinică a rezistenței la aspirină nu este pe deplin elucidată, iar studiile convingătoare la scară largă sunt limitate. Odată confirmată prin măsuri de laborator, rezistența la aspirină ar putea necesita ajustări ale terapiei (modificarea dozei sau adăugarea unui alt agent antiplachetar), dar aceste strategii sunt încă în curs de explorare clinică.
Modele de Utilizare a Aspirinei de către Pacienți
Deși ghidurile clinice pentru utilizarea aspirinei în prevenția primară și secundară a BCV sunt disponibile de mult timp, dovezile sugerează că tiparele de utilizare a aspirinei rămân suboptimale. Adesea, există o discrepanță între recomandările experților și practica reală.
În prevenția secundară, aderența la terapia cu aspirină este estimată la aproximativ 65%, ceea ce înseamnă că un număr semnificativ de pacienți care ar beneficia clar de pe urma aspirinei nu o iau în mod regulat.
Situația este și mai problematică în cazul prevenției primare. Studiile arată că aspirina este simultan subutilizată la persoanele cu risc cardiovascular ridicat și suprautilizată la cele cu risc scăzut. De exemplu, într-un studiu recent, doar 31% dintre adulții cu indicație clinică pentru aspirină o utilizau regulat, în timp ce 18% dintre cei fără indicație clinică o foloseau în mod regulat.
Aceste constatări subliniază necesitatea ca medicii să joace un rol mai activ în educarea pacienților. Este esențial ca profesioniștii din sănătate să fie conștienți de baza de dovezi și să comunice clar atât beneficiile potențiale, cât și riscurile asociate cu terapia cu aspirină. Programele de screening regulat pentru utilizarea aspirinei și memento-urile integrate în dosarele medicale electronice ar putea contribui la îmbunătățirea aderenței și la utilizarea corespunzătoare a aspirinei, asigurând că pacienții primesc tratamentul optimizat pentru profilul lor individual de risc.
Întrebări Frecvente (FAQ)
1. Ar trebui să iau aspirină zilnic pentru a preveni bolile de inimă?
Decizia de a lua aspirină pentru prevenția primară a bolilor de inimă (adică, dacă nu ați avut deja un eveniment cardiovascular) trebuie luată după o discuție amănunțită cu medicul dumneavoastră. Ghidurile actuale sunt prudente și recomandă aspirina doar pentru persoanele cu un risc cardiovascular suficient de mare, la care beneficiile depășesc clar riscurile de sângerare.

2. Aspirina îmi crește riscul de sângerare?
Da, principalul efect secundar al aspirinei este creșterea riscului de sângerare, în special la nivel gastro-intestinal și, mai rar, hemoragii intracraniene. Riscul este dependent de doză, dar poate apărea la orice doză. Este esențial să informați medicul despre orice istoric de sângerare sau alte afecțiuni care ar putea crește acest risc.
3. Există diferențe în modul în care aspirina acționează la bărbați și femei?
Studiile sugerează că aspirina poate avea beneficii specifice sexului în prevenția primară. La bărbați, pare să reducă în principal riscul de infarct miocardic, în timp ce la femei, beneficiul major este o reducere a riscului de accident vascular cerebral ischemic. Aceste diferențe sunt luate în considerare în ghidurile clinice.
4. Ce este "rezistența la aspirină" și cum mă afectează?
"Rezistența la aspirină" se referă la situația în care aspirina nu reușește să producă efectul antiplachetar așteptat la unii indivizi, ceea ce înseamnă că protecția împotriva cheagurilor de sânge poate fi insuficientă. Nu există o definiție standardizată și prevalența variază. Dacă medicul dumneavoastră suspectează rezistența la aspirină, ar putea fi necesare teste suplimentare sau ajustări ale tratamentului.
5. Este aspirina cu înveliș enteric mai sigură?
Formulările cu înveliș enteric sunt concepute pentru a reduce iritația gastrică directă. Cu toate acestea, nu este pe deplin clar dacă acestea sunt mai sigure și la fel de eficiente ca aspirina simplă în ceea ce privește prevenirea sângerărilor majore sau a evenimentelor cardiovasculare.
Concluzie
Beneficiul terapiei cu aspirină în doză mică pentru prevenția secundară a evenimentelor cardiovasculare grave este indiscutabil. Aspirina rămâne o componentă esențială a tratamentului pe termen lung pentru pacienții care au suferit deja un infarct miocardic, un accident vascular cerebral sau alte evenimente vasculare.
În schimb, utilizarea aspirinei pentru prevenția primară a bolilor cardiovasculare continuă să fie un subiect de dezbatere, marcată de rezultate mixte privind beneficiul asupra mortalității și de un echilibru delicat între reducerea riscului de evenimente ischemice și riscul de sângerare majoră. Ghidurile actuale, deși cu unele inconsecvențe, subliniază necesitatea unei abordări individualizate, bazate pe evaluarea atentă a profilului de risc cardiovascular și de sângerare al fiecărui pacient.
Medicii de familie și specialiștii sunt încurajați să clasifice pacienții în funcție de factorii de risc individuali și să evalueze riscurile și beneficiile asociate cu utilizarea aspirinei de la caz la caz. Educația pacienților cu privire la beneficiile și riscurile potențiale ale terapiei cu aspirină este la fel de importantă pentru a asigura o aderență optimă și o utilizare corectă.
Capacitatea de a preveni evenimente cardiovasculare grave și sechelele asociate cu o pastilă simplă și ieftină face ca terapia cu aspirină în doză mică să merite o considerare atentă, cu condiția ca aceasta să fie administrată în contextul clinic adecvat și sub supraveghere medicală. Cercetările în curs de desfășurare vor continua să aducă lumină asupra întrebărilor rămase, rafinând și mai mult recomandările pentru utilizarea optimă a acestui medicament esențial.
Dacă vrei să descoperi și alte articole similare cu Aspirina: Prevenția Bolilor Cardiovasculare, poți vizita categoria Sănătate.
