05/11/2023
Edemul Pulmonar Acut (EPA) reprezintă o urgență medicală de maximă gravitate, caracterizată printr-o acumulare bruscă de lichid în plămâni, care compromite sever funcția respiratorie. Statisticile arată că EPA este responsabil pentru aproximativ 1% din prezentările la urgențe, iar evoluția sa rapidă impune o intervenție medicală imediată, având în vedere rata de mortalitate cuprinsă între 20% și 40% în timpul unui episod acut. Înțelegerea profundă a mecanismului, a factorilor de risc și a opțiunilor de tratament este crucială pentru a gestiona eficient această afecțiune amenințătoare de viață.
De cele mai multe ori, Edemul Pulmonar Acut este de origine cardiogenă, adică este cauzat de o disfuncție a inimii, în special a ventriculului stâng. Această formă specifică de edem, cunoscută sub denumirea de Edem Pulmonar Acut Cardiogen (EPAC), este expresia cea mai caracteristică a insuficienței cardiace stângi și necesită o abordare terapeutică rapidă și bine coordonată pentru a îmbunătăți prognosticul pacientului.
Ce este Edemul Pulmonar Acut Cardiogen (EPAC)?
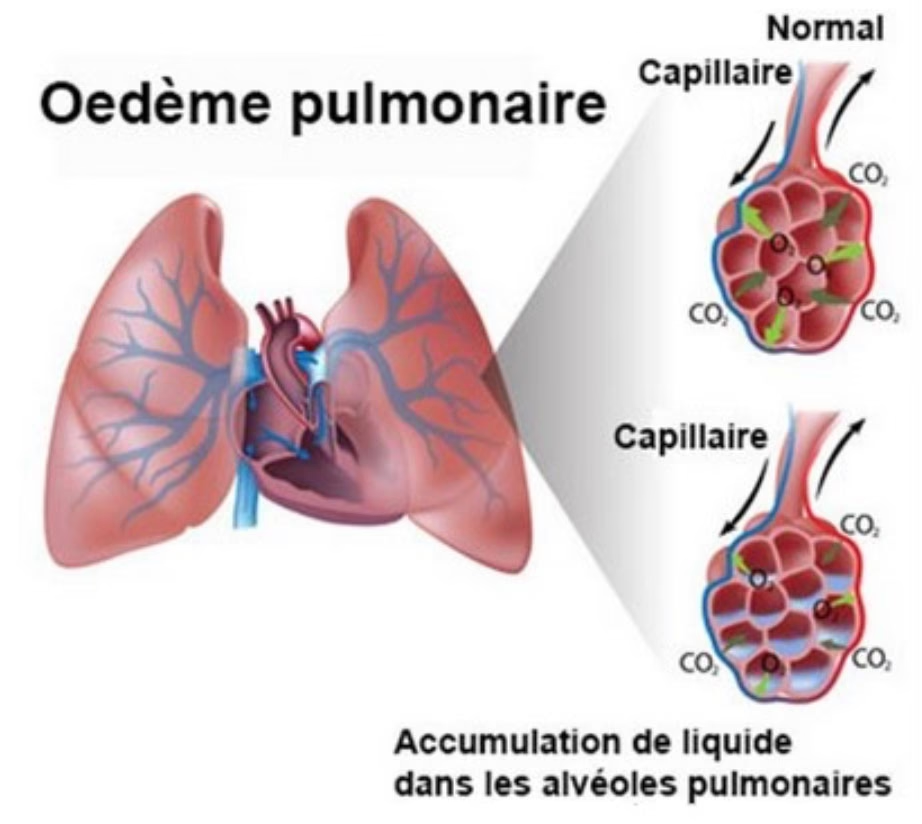
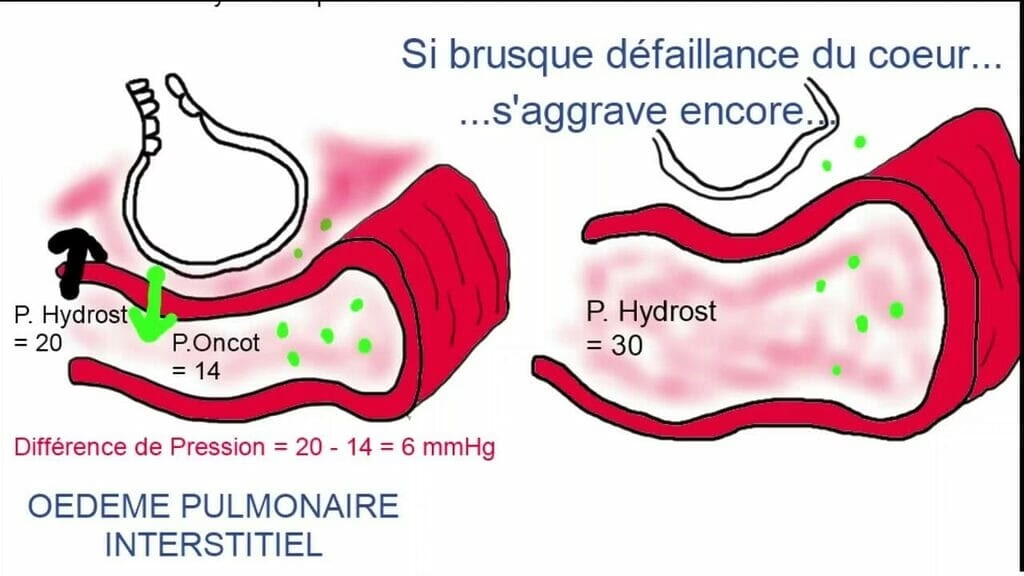
Edemul Pulmonar Acut este un fenomen fiziopatologic complex, declanșat de o creștere bruscă și semnificativă a presiunii în capilarele pulmonare. Această creștere de presiune determină extravazarea rapidă a lichidului plasmatic din vasele de sânge direct în alveolele pulmonare și în țesutul pulmonar interstițial. Practic, plămânii pacientului sunt "inundați" din interior, ceea ce duce la o perturbare severă a schimbului de gaze.
În cazul EPAC, originea acestei presiuni crescute este, așa cum sugerează și numele, de natură cardiacă. Inima, și anume ventriculul stâng, nu mai reușește să pompeze eficient sângele către restul corpului. Sângele stagnează și se acumulează în amonte, în venele pulmonare și apoi în capilarele pulmonare, crescând presiunea hidrostatică și forțând lichidul să iasă în spațiile alveolare. Această "înec" intern acut este o urgență medicală majoră care necesită intervenție imediată pentru a restabili oxigenarea adecvată a organismului și a preveni complicațiile letale.
Cauzele și Factorii de Risc ai EPAC
Insuficiența cardiacă este, fără îndoială, principala cauză a Edemului Pulmonar Acut Cardiogen. Atunci când forța de contracție a ventriculului stâng este deficitară, sângele nu este expulzat eficient, acumulându-se în atriul stâng și apoi în circulația pulmonară, ceea ce duce la creșterea presiunii capilare pulmonare și la extravazarea lichidului. Cu toate acestea, există și alți factori și condiții care pot declanșa sau contribui la apariția unui episod de EPAC:
Disfuncții Cardiace Specifice:
- Tulburările de ritm cardiac: Aritmiile, în special cele rapide și neregulate, cum ar fi fibrilația atrială cu răspuns ventricular rapid, pot compromite semnificativ funcția de pompare a inimii, ducând la stază sanguină și creșterea presiunii pulmonare.
- Valvulopatiile: Afecțiunile valvelor inimii, cum ar fi stenoza mitrală (îngustarea valvei mitrale) sau insuficiența aortică (scurgerea valvei aortice), pot perturba fluxul sanguin normal și pot crește presiunea în cavitățile cardiace și în circulația pulmonară.
- Mixomul de atriu stâng: O tumoare benignă rară care poate obstrucționa fluxul sanguin prin atriul stâng.
- Infarctul miocardic: Leziunea mușchiului cardiac în urma unui infarct poate slăbi brusc și sever capacitatea de pompare a ventriculului stâng.
- Cardiomiopatiile: Atât cardiomiopatia dilatată (înlărgirea și slăbirea mușchiului cardiac), cât și cea hipertrofică (îngroșarea mușchiului cardiac) pot afecta funcția diastolică (umplerea inimii) și/sau sistolică (pomparea inimii) a ventriculului stâng.
Cauze Non-Cardiace Contribuitoare:
Pe lângă afecțiunile pur cardiace, există și agresiuni externe sau alte condiții patologice care pot contribui la dezvoltarea EPAC:
- Endocardita: Infecția țesuturilor interne ale inimii, în special ale valvelor, poate duce la disfuncții cardiace severe.
- Miocardita: Inflamația mușchiului cardiac, adesea de origine virală, care poate slăbi temporar sau permanent inima.
- Pneumopatia infecțioasă: Infecțiile pulmonare severe pot agrava o insuficiență cardiacă preexistentă sau pot precipita un EPAC.
Factori de Risc Intrinsici și Lezionali:
Anumite caracteristici individuale și comportamentale pot crește susceptibilitatea la EPAC:
- Sexul și vârsta: Incidența insuficienței cardiace și implicit a EPAC crește odată cu vârsta.
- Predispoziția genetică: Istoricul familial de afecțiuni cardiace poate crește riscul.
- Non-aderența la tratamentul medicamentos: Pacienții cu insuficiență cardiacă care nu își iau medicamentele conform prescripției sunt la risc crescut de decompensare.
- Deviațiile de la regimul alimentar: Consumul excesiv de sare, în special, poate duce la retenție de lichide și la o suprasarcină de volum pentru inimă, precipitând EPAC.
- Cauze toxice: Anumite substanțe sau medicamente pot afecta funcția cardiacă.
Fiziopatologie și Manifestări Clinice
Când apare un Edem Pulmonar Acut Cardiogen, pacientul trece printr-o stare de "înec intern", în care alveolele și țesuturile pulmonare sunt invadate de lichid. Această inundație compromite grav schimbul de gaze, ceea ce înseamnă că oxigenul nu mai poate ajunge eficient în sânge, iar dioxidul de carbon nu mai poate fi eliminat. Rezultatul este o lipsă severă de oxigen la nivelul țesuturilor (hipoxemie) și o acumulare de dioxid de carbon.
Semne și Simptome Principale:
Manifestările clinice ale EPAC sunt adesea dramatice și necesită recunoaștere și intervenție rapidă:
- Dispnee severă: Dificultate extremă de respirație, adesea cu semne de luptă respiratorie:
- Balanțare toraco-abdominală (mișcări paradoxale ale toracelui și abdomenului).
- Bătăi ale aripilor nazale.
- Tiraj intercostal (retractarea spațiilor dintre coaste la inspirație).
- Polipnee: Frecvență respiratorie crescută, rapidă și superficială.
- Transpirații profuze: Pielea este rece și umedă.
- Cianoză: Albăstrirea extremităților (buze, unghii) și a mucoaselor, indicând oxigenare insuficientă.
- Saturație în oxigen diminuată: Măsurată cu pulsoximetrul (SpO2).
- Raluri crepitante pulmonare bilaterale: Sunete specifice, ca niște pocnituri, auzite la auscultația plămânilor, indicând prezența lichidului în alveole.
- Durere anginoasă: Durere în piept, similară cu cea din angină pectorală, cauzată de ischemie miocardică asociată.
- Tahicardie: Frecvență cardiacă crescută.
- Hipertensiune arterială: Inițial, presiunea arterială poate fi crescută ca răspuns la stres, dar poate scădea ulterior în caz de șoc.
- Ortopnee: Dificultate de a respira în poziție culcată, ameliorată prin ridicarea trunchiului.
- Tuse: Adesea însoțită de expectorații rozalii, spumoase, care indică prezența sângelui și a lichidului în alveole.
Semne Neurologice și Generale:
- Astenie: Oboseală extremă.
- Confuzie, anxietate și agitație: Ca urmare a hipoxiei cerebrale și a stresului sever resimțit de pacient. Angoasa resimțită de pacient din cauza dificultății de a respira este considerabilă.
Semne de Șoc Cardiogen (urgență maximă):
Prezența acestor semne impune o intervenție de urgență extremă:
- Semne de hipoperfuzie tisulară: Piele marmorată, paloare cutanată, extremități reci, transpirații, oligurie/anurie (reducerea/lipsa producției de urină).
- Deficiență viscerală acută: Insuficiență renală, hepatică, tulburări neurologice severe.
- Manifestări hemodinamice: Hipotensiune arterială (tensiune arterială scăzută) cu presiune diferențială sistolo-diastolică redusă (puls "pincé"), tahicardie.
Investigații Diagnostice:
Diagnosticul EPAC se bazează pe o combinație de examinare clinică și investigații paraclinice:
- Gazometria sanguină arterială: Cel mai frecvent utilizat examen pentru a evalua calitatea schimburilor gazoase. Măsoară presiunea parțială a oxigenului (PaO2) și a dioxidului de carbon (PaCO2) din sângele arterial. În caz de hipoxemie, pacientul va încerca să compenseze prin hiperventilație. Nivelul lactatului poate indica hipoxie tisulară.
- Examenul fizic și auscultația cardiacă: Realizate de medic.
- Ecocardiografia transtoracică: Indispensabilă pentru a identifica cauza EPAC, a evalua funcția ventriculului stâng (fracția de ejecție - FEVG), activitatea valvelor, prezența unei suprasarcini pe cavitatea dreaptă și dilatația venei cave inferioare.
- Auscultația pulmonară: Confirmă prezența ralurilor crepitante.
- Radiografia toracică: Un examen complementar cheie, care confirmă prezența opacităților pulmonare (imagini "în aripi de fluture"), a unui revărsat pleural și permite evaluarea dimensiunii inimii (raport cardio-toracic).
- Electrocardiograma (ECG): Realizată de echipa paramedicală, esențială pentru a căuta tulburări de ritm și semne ischemice.
- Analize de sânge:
- Hemoleucogramă (HLG): Poate detecta anemia, care agravează dispneea.
- Ionogramă sanguină: Evaluează electroliții (în special potasiul, având în vedere tratamentul cu diuretice) și creatinina (funcția renală).
- Factori de coagulare: Dacă este necesară inițierea unui tratament anticoagulant.
- Peptide natriuretice cerebrale (BNP): Nivelurile crescute indică severitatea insuficienței cardiace.
- Enzime cardiace (troponină, CPK): Căutarea unei cauze ischemice, cum ar fi infarctul miocardic.
Tratamentul Urgent al EPAC Cardiogen
Tratamentul Edemului Pulmonar Acut Cardiogen este o cursă contra cronometru, având ca scop restabilirea rapidă a funcției respiratorii și cardiace. Abordarea este multidisciplinară și include măsuri generale, suport respirator și administrarea de medicamente specifice.
Măsuri Generale și Suport Respirator:
- Reasigurarea și poziționarea pacientului: Pacientul trebuie să fie așezat în poziție semi-șezândă (aproape verticală), deoarece ortopneea (dificultatea de a respira în poziție culcată) este frecventă. Această poziție permite o mai bună mobilitate a diafragmei și reduce returul venos. Suportul relațional este esențial pentru a gestiona anxietatea intensă a pacientului.
- Oxigenoterapie: Administrarea de oxigen în concentrație mare este necesară în faza inițială pentru a corecta hipoxemia.
- Ventilația Non-Invazivă (VNI): Aceasta este o măsură salvatoare în EPAC. VNI, aplicată cât mai precoce, poate îmbunătăți semnificativ prognosticul vital prin tratarea insuficienței respiratorii acute și evitarea intubației orotraheale. În EPAC cardiogen, modul frecvent utilizat este ventilația spontană cu asistență inspiratorie asociată cu presiune pozitivă expiratorie (CPAP sau BiPAP). Acest reglaj îmbunătățește schimburile gazoase prin:
- Creșterea volumului pulmonar la sfârșitul expirației, recrutând și menținând deschise alveolele colabate.
- Reducerea efortului respirator al pacientului și creșterea volumului curent.
- Îmbunătățirea funcției ventriculului stâng și creșterea debitului cardiac prin scăderea presiunii transmurale și a preîncărcării.
- Intubația orotraheală și ventilația asistată: Sunt rezervate cazurilor de detresă respiratorie severă care nu răspund la VNI sau în prezența semnelor de șoc.
Medicamente Administrate Intravenos:
Tratamentul medicamentos este esențial și vizează reducerea congestiei pulmonare și optimizarea funcției cardiace:
- Diuretice de ansă: Cel mai adesea, Furosemidul este administrat intravenos, având o acțiune rapidă. Acesta inhibă reabsorbția sodiului, ducând la o diureză rapidă și o scădere a presiunii capilare pulmonare. Dozele uzuale sunt de 40-80 mg IV, ajustate în funcție de funcția renală și răspuns. Atenție: dozele mari de furosemid IV pot provoca surditate definitivă. Un obiectiv important este reducerea preîncărcării și a congestiei pulmonare. Efectul vasodilatator al furosemidului asupra circulației pulmonare ajută la ameliorarea detresei respiratorii chiar înainte de apariția diurezei. Monitorizarea diurezei (adesea prin sondă vezicală) și a electroliților (risc de hipovolemie și/sau hipokaliemie) este crucială.
- Vasodilatatoare nitrați: Trinitrina (Nitronal®) sau Dinitratul de isosorbid (Risordan®) se administrează în perfuzie intravenoasă și reduc preîncărcarea și postîncărcarea. Se începe cu doze mici (ex: 5-10 µg/min pentru Trinitrină) și se cresc progresiv, monitorizând tensiunea arterială (TA). Obiectivul este reducerea TA cu 10-20% fără a induce hipotensiune. Sunt contraindicate în caz de hipotensiune. Spray-ul sublingual de Trinitrină poate fi o alternativă în așteptarea unui abord venos.
- Morfină: 2-5 mg IV, poate reduce anxietatea și preîncărcarea, dar trebuie utilizată cu prudență în caz de insuficiență respiratorie severă.
- Inotrope pozitive: Dacă există un debit cardiac scăzut sau disfuncție sistolică severă, se pot administra amine vasopresoare, în special Dobutamina. Dozele sunt de 2-5 µg/kg/min, crescute progresiv, cu monitorizarea frecvenței cardiace și a tensiunii arteriale.
Tabel Comparativ: Medicamente Cheie în Tratamentul EPAC
| Clasa de Medicamente | Exemple | Mecanism de Acțiune Principal | Efecte Cheie în EPAC | Precauții/Efecte Adverse |
|---|---|---|---|---|
| Diuretice de Ansa | Furosemid, Bumetanid | Inhibă reabsorbția sodiului în ansa Henle | Reducerea preîncărcării, diureză rapidă, reducerea congestiei pulmonare | Hipovolemie, hipokaliemie, surditate (doze mari Furosemid) |
| Vasodilatatoare Nitrați | Trinitrină, Dinitrat de isosorbid | Dilatație venoasă și arterială | Reducerea preîncărcării și postîncărcării, ameliorarea dispneei | Hipotensiune arterială, cefalee; Contraindicate în hipotensiune |
| Inotrope Pozitive | Dobutamină | Stimularea receptorilor beta-adrenergici | Creșterea contractilității miocardice și a debitului cardiac | Tahicardie, aritmii, hipotensiune (la doze mari) |
| Analgezice/Sedative | Morfină | Acțiune centrală, vasodilatație venoasă | Reducerea anxietății, scăderea preîncărcării | Depresie respiratorie (prudență în insuficiență respiratorie), hipotensiune |
Tratamentul Cauzei Declanșatoare:
Pe lângă tratamentul simptomatic, este esențială identificarea și tratarea cauzei subiacente a EPAC:
- Corectarea aritmiilor: Prin medicamente antiaritmice sau cardioversie.
- Tratamentul valvulopatiilor acute: Poate necesita intervenție chirurgicală.
- Angioplastie sau tromboliză: În caz de ischemie miocardică acută (infarct).
- Antibioteapie și/sau chirurgie: Dacă este detectată o infecție (ex. endocardită).
- Amine vasopresoare: În caz de EPAC refractar și/sau șoc cardiogen, pot fi necesare doze crescute de dobutamină sau alte amine.
Investigații Invazive:
Dacă starea pacientului nu se ameliorează rapid, pot fi necesare examinări invazive, cum ar fi cateterismul cardiac drept, pentru a măsura presiunile intracardiace, a evalua debitul cardiac și a ajusta cât mai bine terapiile.
Întrebări Frecvente despre EPAC
Ce simptome indică un Edem Pulmonar Acut Cardiogen?
Simptomele cheie includ dispnee severă (dificultate de a respira), care se agravează în poziție culcată (ortopnee), tuse cu expectorații rozalii și spumoase, transpirații profuze, anxietate intensă și, la auscultație, raluri crepitante în plămâni. Pielea poate fi rece și cianotică (albăstruie) la nivelul extremităților. Aceste semne apar brusc și necesită asistență medicală de urgență.
De ce este Ventilația Non-Invazivă (VNI) atât de importantă în tratamentul EPAC?
VNI este crucială deoarece aplică o presiune pozitivă continuă sau la două niveluri în căile respiratorii, ajutând la deschiderea alveolelor colabate și la împingerea lichidului înapoi în capilare. Aceasta îmbunătățește semnificativ oxigenarea, reduce efortul respirator al pacientului și, în plus, scade preîncărcarea și postîncărcarea inimii, ameliorând funcția ventriculului stâng. VNI poate preveni necesitatea intubației și a ventilației mecanice invazive, reducând riscurile asociate și timpul de spitalizare în secția de terapie intensivă.
Poate fi prevenit un episod de Edem Pulmonar Acut Cardiogen?
Prevenția EPAC se concentrează în principal pe gestionarea eficientă a afecțiunilor cardiace subiacente, în special a insuficienței cardiace. Aceasta include aderența strictă la tratamentul medicamentos prescris, respectarea unui regim alimentar sărac în sare pentru a preveni retenția de lichide, monitorizarea regulată a greutății corporale și controlul factorilor de risc cardiovascular precum hipertensiunea arterială, diabetul și dislipidemia. Diagnosticarea și tratarea precoce a oricărei deteriorări a funcției cardiace pot reduce semnificativ riscul unui episod de EPAC.
Concluzie
Edemul Pulmonar Acut Cardiogen este o urgență medicală ce impune o spitalizare de urgență și o intervenție terapeutică rapidă. Deși numeroase etiologii pot contribui la această stare patologică acută, insuficiența cardiacă stângă rămâne cea mai frecventă cauză. Instituirea rapidă a tratamentelor, în special a Ventilației Non-Invazive și a diureticelor, permite o ameliorare semnificativă a stării de sănătate a pacientului și poate limita considerabil necesitatea unui sejur prelungit în secția de terapie intensivă.
Pe lângă abordarea medicală riguroasă, nu trebuie uitat aspectul îngrijirii relaționale. Suportul emoțional și reasigurarea pacientului, profund angoasat de dificultatea de a respira și de senzația de "înec", reprezintă o resursă majoră în gestionarea acestei crize. O abordare completă, care integrează atât expertiza medicală, cât și empatia umană, este cheia pentru un rezultat pozitiv în fața acestei afecțiuni amenințătoare de viață.
Dacă vrei să descoperi și alte articole similare cu Edemul Pulmonar Acut Cardiogen: Ghid Complet, poți vizita categoria Fitness.