23/04/2022
Sincopa, sau leșinul, este o pierdere bruscă și temporară a conștienței, cauzată de o reducere tranzitorie a fluxului sanguin către creier. Deși adesea benignă, episoadele recurente pot fi debilitante, afectând semnificativ calitatea vieții și putând duce la leziuni grave. În special, sincopa reflexă cardioinhibitorie, o formă comună, se caracterizează printr-o încetinire bruscă a ritmului cardiac sau chiar o pauză asistolică, care privează creierul de oxigen. Pentru pacienții la care alte tratamente nu au dat rezultate, întrebarea crucială este: poate un pacemaker oferi o soluție durabilă? Acest articol explorează rolul terapiei cu pacemaker în gestionarea sincopelor reflexe cardioinhibitorii refractare, bazându-se pe cele mai recente dovezi clinice și recomandări.
Sincopa Reflexă Cardioinhibitorie: O Prezentare Generală
Sincopa reflexă este o tulburare a sistemului nervos autonom, care reglează funcțiile involuntare ale corpului, inclusiv ritmul cardiac și tensiunea arterială. Atunci când acest sistem reacționează excesiv la anumiți stimuli (cum ar fi durerea, stresul emoțional, vederea sângelui sau statul prelungit în picioare), poate declanșa o serie de evenimente care duc la leșin. Forma cardioinhibitorie se manifestă printr-o bradicardie marcată (ritm cardiac lent) sau chiar asistolă (pauză cardiacă), determinând scăderea fluxului sanguin cerebral și pierderea conștienței.
Impactul asupra calității vieții pacienților cu sincopă recurentă este profund. Frica de un nou episod, incertitudinea momentului apariției și riscul de rănire fizică pot limita drastic activitățile zilnice, profesionale și sociale. Deși nu este o afecțiune care pune viața în pericol direct, sincopa poate fi un semnal al unor disfuncții subiacente și necesită o evaluare medicală amănunțită.
Rolul Pacemakere-lor în Tratamentul Sincopelor Refractare
Terapia cu pacemaker a fost luată în considerare ca o opțiune pentru sincopa reflexă cardioinhibitorie, în special atunci când alte măsuri terapeutice, cum ar fi modificările stilului de viață sau medicamentele, se dovedesc ineficiente. Decizia de a implanta un pacemaker este una complexă, bazată pe evaluarea atentă a simptomelor pacientului, a frecvenței și severității episoadelor sincopale, precum și a răspunsului cardiac documentat.
Recomandările Actuale ale Ghidurilor Europene (ESC)
Conform celor mai recente ghiduri ale Societății Europene de Cardiologie (ESC), implantarea unui pacemaker permanent (PPM) ar trebui luată în considerare la pacienții cu vârsta de peste 40 de ani, care prezintă sincopă reflexă cardioinhibitorie cu pauze asistolice simptomatice mai mari de 3 secunde, sau pauze asimptomatice mai mari de 6 secunde. De asemenea, este recomandată în cazul sindromului de sinus carotidian cardioinhibitor, cu sincope recurente, frecvente și imprevizibile (recomandare de clasă IIa). Această clasă de recomandare a fost îmbunătățită recent, reflectând o revizuire a dovezilor existente și a noilor studii.
Provocările Studiilor Clinice: O Analiză Comparativă
Evaluarea eficacității pacemakere-lor în sincopă reflexă a fost complexă, dată fiind heterogenitatea studiilor. Criteriile de includere și excludere, vârsta pacienților, definiția răspunsului cardioinhibitor și caracteristicile populației studiate au variat considerabil, conducând la rezultate mixte.
Studiile Non-Orbite: Primele Dovezi
Primele studii care au investigat potențialul terapiei cu pacemaker în reducerea recurenței sincopelor au fost cele non-orbite, unde atât pacienții, cât și medicii știau cine primește pacemaker și cine nu. Deși designul lor a fost criticat pentru potențialul de bias, ele au oferit primele indicii pozitive:
- Studiul SYDIT: Acest studiu multicentric prospectiv a inclus pacienți cu vârsta de peste 35 de ani, cu sincopă vasovagală recurentă (≥3 episoade în ultimii doi ani) și un tilt test pozitiv. Pacienții au fost randomizați să primească un pacemaker DDD cu funcție RDR sau atenolol. Recurența sincopelor a fost semnificativ mai mică în grupul cu pacemaker (4,3% vs. 25,5%), sugerând superioritatea stimulației cardiace.
- Studiul VASIS: A demonstrat o reducere statistic semnificativă a recurenței sincopelor în brațul cu pacemaker DDI comparativ cu placebo (5% vs. 61%). Important este că în grupul cu pacemaker nu au fost asociate episoade sincopale cu leziuni traumatice.
- Studiul VPS I: A fost primul studiu randomizat care a investigat rolul stimulației permanente în sincopa vasovagală. A arătat o reducere semnificativă a riscului de sincopă la pacienții cu pacemaker cu algoritm RDR (22% vs. 70%) la un an.
Studiile Orbite: Rezultate Contradictorii și Explicații
Conștienți de limitările studiilor non-orbite, cercetătorii au trecut la studii randomizate, orbite, pentru a minimiza biasul. Rezultatele acestora au fost însă mixte, unele favorizând utilizarea pacemaker-ului, altele nu:
- Studiul ISSUE-3: A inclus 77 de pacienți cu vârsta ≥40 de ani, cu asistolă prelungită (>3-6 secunde). Pacienții au primit un pacemaker DDD și au fost randomizați la stimulare ON sau OFF. S-a observat o reducere semnificativă a recurenței sincopelor în grupul ON (25% vs. 57%). Cu toate acestea, recurența de 25% în grupul ON a fost mai mare decât în studiile non-orbite, sugerând o posibilă componentă vasodepresoare care contribuie la mecanismul sincopelor.
- Studiul Russo et al.: A inclus 50 de pacienți cu sincopă vasovagală cardioinhibitorie (asistolă >3 secunde) care au primit un pacemaker DDR cu stimulare în buclă închisă (CLS). Grupul ON a avut semnificativ mai puține episoade sincopale (2 vs. 15).
- Studiul SPAIN: Un studiu crossover (46 de pacienți) care a comparat stimulația DDD cu CLS cu stimulația DDI placebo. A arătat o reducere semnificativ mai mare a numărului de episoade sincopale în grupul CLS (72% vs. 28% reducere de ≥50% a episoadelor; 8,7% vs. 45,7% evenimente sincopale). Aceste descoperiri au adăugat o greutate semnificativă dovezilor în favoarea acestei intervenții.
- Studiile VPS II și SYNPACE: În contrast, VPS II (100 de pacienți) nu a arătat o reducere a riscului cumulativ de sincopă cu stimulație DDD cu RDR (31% vs. 40%). Similar, SYNPACE (29 de pacienți) nu a demonstrat diferențe statistic semnificative.
Disparitățile dintre aceste studii pot fi atribuite diferențelor în criteriile de includere, designul studiului și programarea pacemaker-ului. Este important de menționat că studiile cu rezultate pozitive au inclus, în general, pacienți mai în vârstă, ceea ce ridică întrebări privind efectul vârstei asupra mecanismelor fiziopatologice subiacente ale sincopelor vasovagale. De exemplu, studiile VPS II și SYNPACE au inclus pacienți cu o componentă predominant vasodepresoare, ceea ce ar putea explica lipsa beneficiului stimulației cardiace.
| Studiu | Design | Populație/Criterii | Intervenție | Rezultat Principal | Concluzie |
|---|---|---|---|---|---|
| SYDIT | Non-orbit, randomizat | Vârstă >35, VVS recurentă, tilt test pozitiv cu bradicardie | DDD PPM vs. Atenolol | Recurență sincopă: 4.3% (PPM) vs. 25.5% (Atenolol) | PPM superior tratamentului medical |
| VASIS | Non-orbit, randomizat | VVS cardioinhibitorie | DDI PPM vs. Placebo | Recurență sincopă: 5% (PPM) vs. 61% (Placebo) | Reducere semnificativă a recurenței cu PPM |
| ISSUE-3 | Orbit, randomizat | Vârstă ≥40, asistolă prelungită (>3-6s) | DDD PPM ON vs. OFF | Recurență sincopă: 25% (ON) vs. 57% (OFF) | Eficacitate demonstrată, dar recurență persistentă (componentă vasodepresoare) |
| SPAIN | Orbit, crossover | Sincopă vasovagală recurentă | DDD CLS vs. Sham DDI | Episoade sincopale mai puține în grupul CLS (8.7% vs. 45.7%) | Dovezi puternice în favoarea DDD CLS |
| VPS II | Orbit, randomizat | VVS cu bradicardie | DDD PPM RDR vs. OFF | Fără reducere semnificativă a riscului (31% vs. 40%) | Fără beneficiu semnificativ, posibil din cauza includerii pacienților cu componentă vasodepresoare predominantă |
Tehnologia Avansată a Pacemakere-lor: Stimularea cu Buclă Închisă (CLS)
Un progres important în tehnologia pacemaker-ului este stimularea în buclă închisă (CLS - Closed-Loop Stimulation). Pacemakerele cu CLS detectează modificările dinamicii de contracție a ventriculului drept prin măsurarea variațiilor impedanței intracardiace. Dacă o astfel de alterare este detectată în stadiul inițial, înainte ca un episod sincopal să înceapă, pacemaker-ul este capabil să răspundă precoce și să prevină apariția sincopei. Beneficiile acestei capacități au fost observate inițial în studii observaționale mici și apoi confirmate în studii mai ample, precum INVASY, studiul Russo et al. și studiul SPAIN, consolidând poziția CLS ca o opțiune terapeutică promițătoare pentru sincopa reflexă cardioinhibitorie.
Testul de Înclinare (Tilt Test): Un Instrument Cheie de Diagnostic
Valoarea diagnostică a testului de înclinare (tilt test) pentru identificarea cu precizie a unui răspuns cardioinhibitor ca și cauză a sincopei a fost uneori pusă sub semnul întrebării. Cu toate acestea, dovezile actuale indică faptul că un răspuns cardioinhibitor în timpul testului de înclinare prezice sincopa asistolică cu o probabilitate ridicată. Pe această bază, cele mai recente ghiduri ESC recomandă testul de înclinare ca fiind esențial în algoritmul diagnostic pentru asistolă, ghidând decizia de a utiliza terapia cu pacemaker, în special la pacienții cu vârsta peste 40 de ani, cu sincopă cardioinhibitorie recurentă.
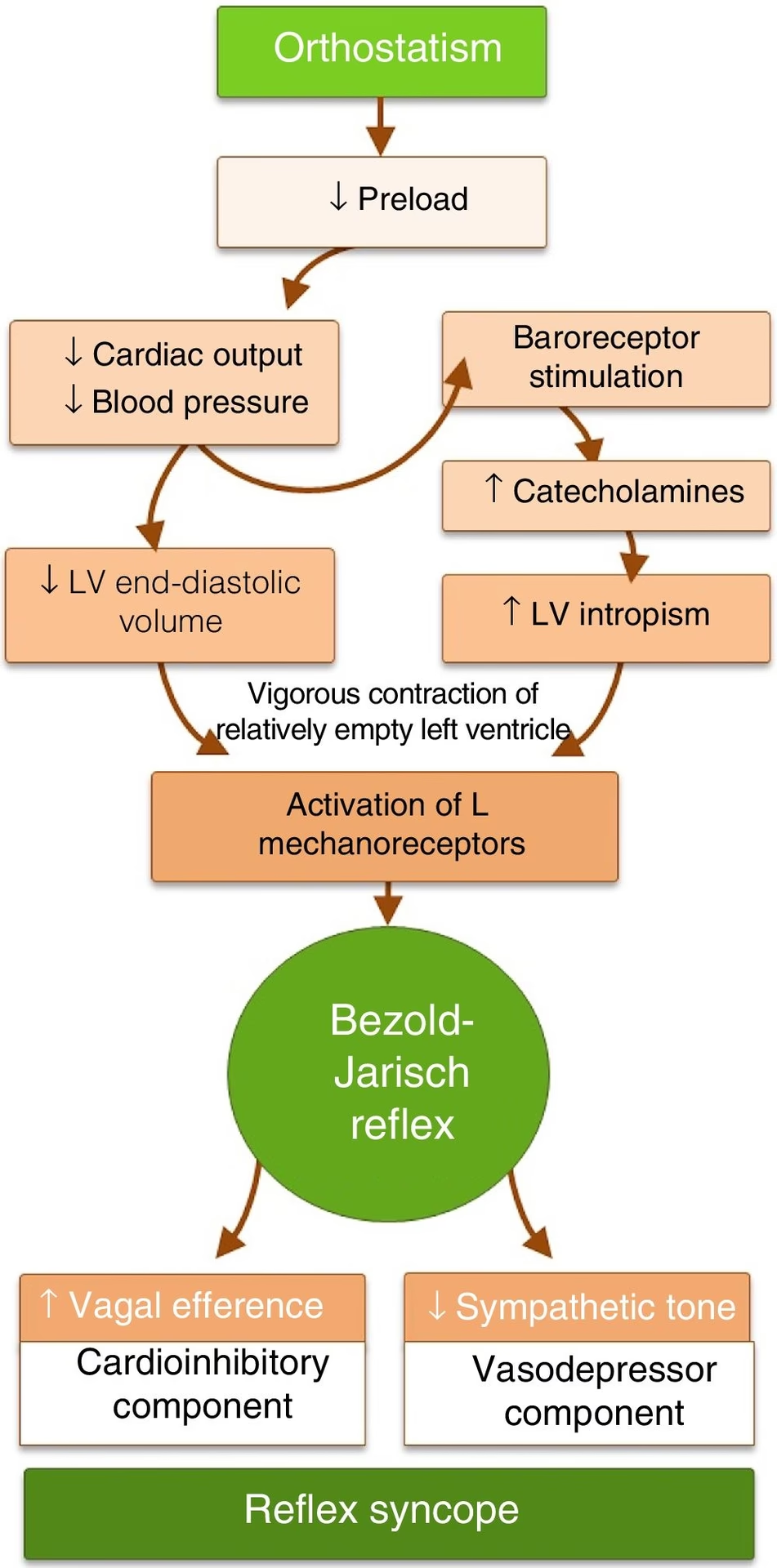
Reflexul Bezold-Jarisch: O Perspectivă Fiziopatologică
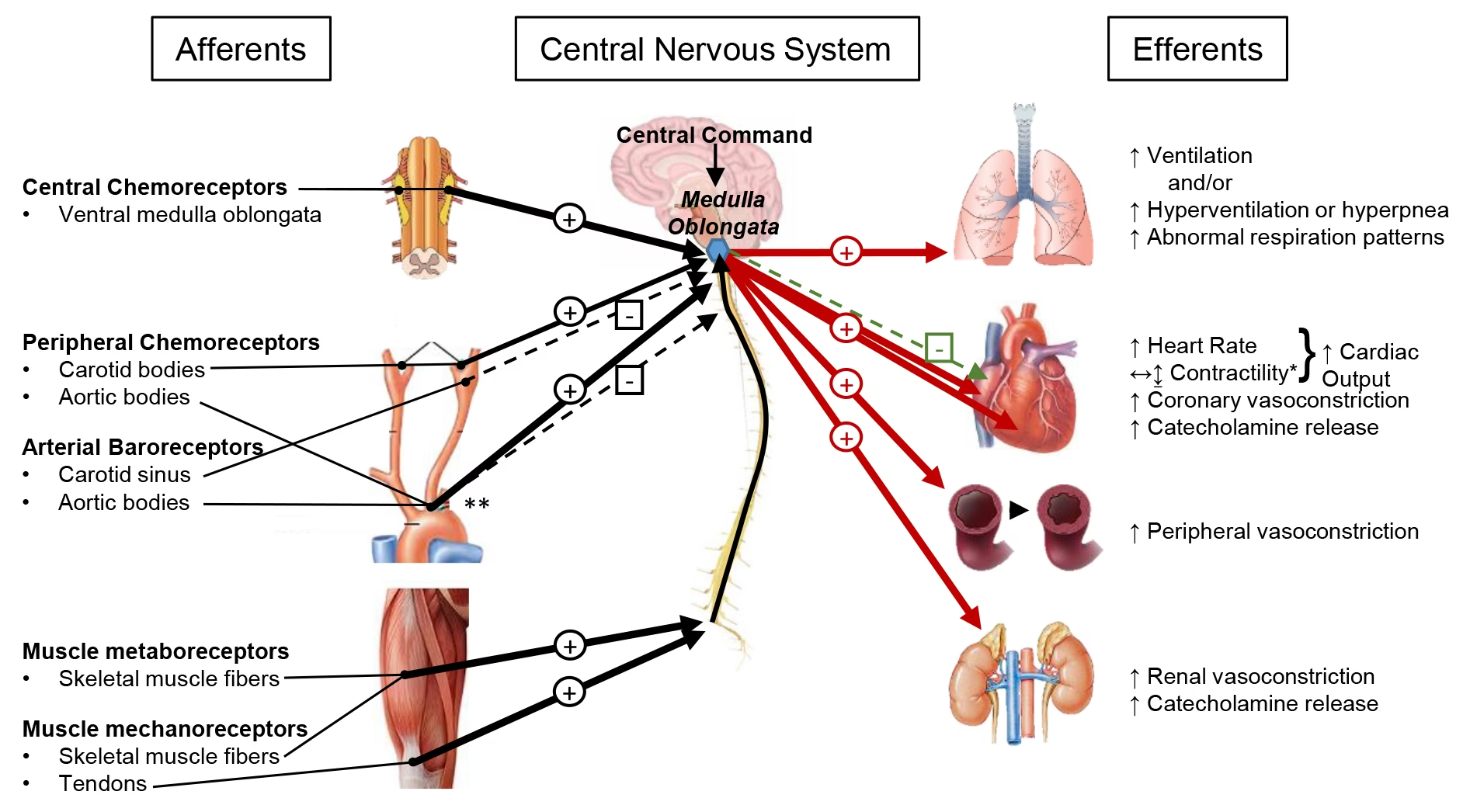
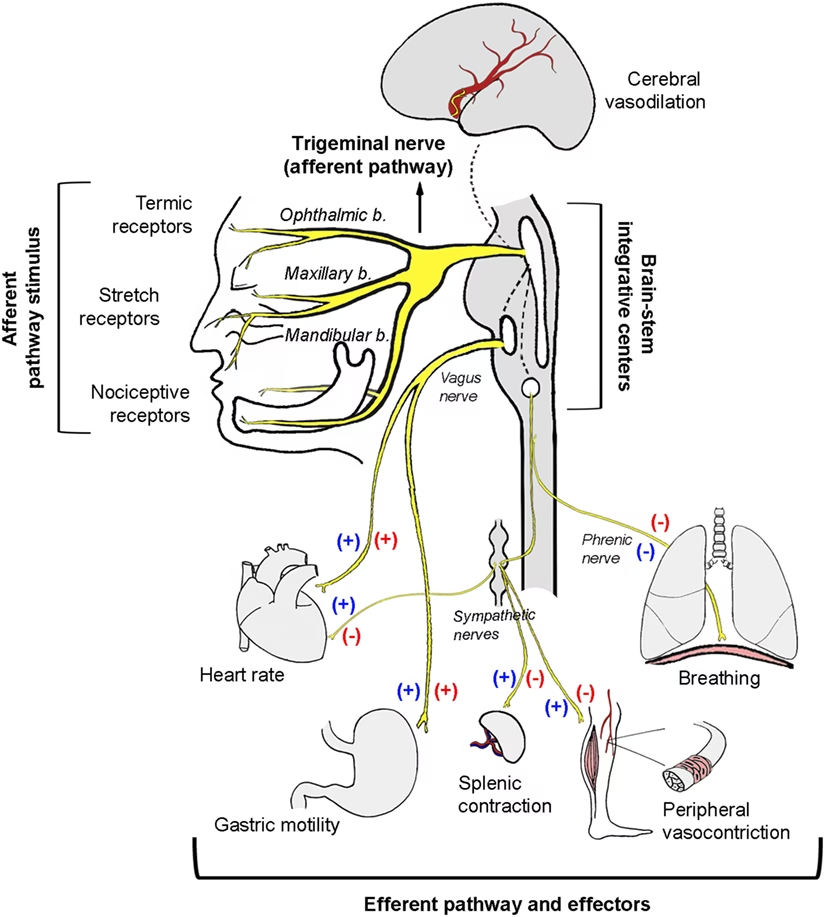
Pentru a înțelege mai bine mecanismul sincopei reflexe cardioinhibitorii, este esențial să abordăm reflexul Bezold-Jarisch (BJR). Acesta este un reflex inhibitor important, adesea descris ca un reflex cardioinhibitor, caracterizat prin bradicardie, vasodilatație și hipotensiune, rezultate din stimularea receptorilor cardiaci.
Mecanismul și Implicațiile Clinice
Reflexul Bezold-Jarisch își are originea în mecanoreceptorii inhibitori situați în ventriculul stâng, în special în peretele infero-posterior. Stimularea acestor receptori cardiaci prin întindere (ventricul slab umplut), substanțe chimice sau medicamente, crește eliberarea de renină și vasopresină, activează activitatea parasimpatică și inhibă activitatea simpatică. Aceste efecte duc la bradicardie reflexă, vasodilatație și hipotensiune, triada clasică a BJR.
Implicațiile clinice ale BJR sunt diverse și semnificative:
- Infarctul Miocardic Acut Infero-Posterior: Se crede că BJR acționează ca un reflex protector în infarctul infero-posterior, contribuind la vasodilatația arterelor coronare în contextul vasospasmului. Este considerat responsabil pentru până la 60% din bradiaritmiile care apar în primele 60 de minute de la infarct și pentru apariția blocului atrio-ventricular nodal în contextul infarctului miocardic posterior sau inferior acut. De asemenea, BJR în infarctul miocardic inferior acut este un prognosticator fiabil al reperfuziei în timp util și al permeabilității coronariene susținute, apărând în 94% din cazurile de tromboliză precoce de succes.
- Anestezia: BJR a fost implicat ca o posibilă cauză a bradicardiei profunde și a colapsului circulator în urma anesteziei spinale, precum și ca o complicație a blocului plexului brahial interscalenic.
- Sincopa Vasovagală: Postura verticală prelungită poate duce la acumularea de sânge în extremitățile inferioare, reducând întoarcerea venoasă și volumul intracardiac. Hipotensiunea rezultată este detectată de baroreceptorii sinusului carotidian, declanșând o creștere a ritmului cardiac și a contractilității (activitate simpatică). Cu toate acestea, receptorii de presiune din peretele ventriculului stâng, subumplut, detectează apoi întinderea și contracția ventriculului slab umplut, activând nervii aferenți de tip C de înaltă presiune de la acești receptori. Aceștia pot răspunde prin activarea sistemului parasimpatic, care declanșează bradicardie paradoxală și scăderea contractilității, ducând la o agravare suplimentară și relativ bruscă a hipotensiunii. Această componentă este crucială în fiziopatologia sincopei vasovagale.
O Scurtă Istorie a Descoperirii Reflexului
Reflexul Bezold-Jarisch are o istorie fascinantă de descoperire și înțelegere treptată:
- 1867: Albert von Bezold și Ludwig Hirt au demonstrat că injecția intravenoasă de alcaloizi de veratrum (veratrină) provoacă o scădere mare a tensiunii arteriale și a ritmului cardiac, precum și oprirea respirației la animale. Ei au atribuit efectul depresor al veratrinei parțial unui reflex excitat prin stimularea terminațiilor nervoase senzoriale din inimă.
- 1915: William Cramer a descris clar triada de apnee, bradicardie și hipotensiune, care a urmat injecției intravenoase de extracte de veratrum viride la pisici, demonstrând că întregul efect era de natură reflexă.
- 1937-1940: Adolf Jarisch, Jr. și colegii săi au investigat efectele viscum album și veratrinei, confirmând originea reflexă a efectului depresor și susținând că receptorii senzoriali se află în inimă.
- 1947: G.S. Dawes a arătat că apneea reflexă era cauzată de un mecanism separat de cel care media modificările hemodinamice, localizând receptorii pentru apnee în plămâni, iar pe cei pentru scăderea tensiunii arteriale și a ritmului cardiac în inimă și, într-o măsură mult mai mică, în plămâni.
De-a lungul anilor, înțelegerea acestui reflex s-a aprofundat, recunoscându-i-se rolul în diverse condiții clinice, de la ischemie miocardică la sincopă vasovagală.
Când și Pentru Cine Este Indicată Terapia cu Pacemaker?
Având în vedere că sincopa reflexă nu afectează mortalitatea și este frecvent întâlnită la indivizii mai tineri, precum și riscurile implicate în plasarea unui pacemaker și dovezile uneori contradictorii privind eficacitatea sa, terapia cu pacemaker ar trebui rezervată pacienților care sunt cel mai probabil să beneficieze de intervenție. Procesul decizional ar trebui să includă evaluarea recurenței, a mecanismului fiziopatologic subiacent și a impactului afecțiunii asupra calității vieții pacientului, precum și răspunsul la măsurile terapeutice, cum ar fi manevrele fizice de contrapresiune.
Astfel, terapia cu pacemaker ar trebui considerată pentru pacienții atent selecționați, cu vârsta de peste 40 de ani, cu recurență frecventă și un răspuns cardioinhibitor documentat.
Alternative Terapeutice și Abordări Non-Farmacologice
Înainte de a lua în considerare implantarea unui pacemaker, sunt explorate diverse strategii terapeutice, inclusiv modificări ale stilului de viață și abordări non-farmacologice, care pot fi eficiente pentru mulți pacienți:
- Manevre de Contrapresiune Fizică: Acestea implică tensionarea mușchilor, cum ar fi încrucișarea picioarelor sau încordarea feselor, pentru a crește tensiunea arterială și a preveni leșinul iminent. S-a demonstrat că sunt eficiente în prevenirea episoadelor sincopale la mulți pacienți.
- Creșterea Aportului de Lichide și Sare: Pentru unii pacienți, creșterea volumului sanguin prin consumul adecvat de lichide și, sub supraveghere medicală, de sare, poate ajuta la menținerea tensiunii arteriale și la prevenirea sincopelor.
- Antrenamentul Ortostatic (Tilt Training): Expunerea treptată la poziția verticală pentru perioade tot mai lungi poate ajuta la desensibilizarea reflexului exagerat.
- Terapia Farmacologică: Deși studiile au avut rezultate mixte și adesea dezamăgitoare pentru sincopa vasovagală, anumite medicamente precum midodrina sau fludrocortizonul au fost testate. Beta-blocantele, de exemplu, nu s-au dovedit a fi uniform eficiente și pot avea efecte dependente de vârstă. Antidepresivele SSRI (inhibitori selectivi ai recaptării serotoninei) au fost de asemenea studiate, dar cu eficacitate neconcludentă în majoritatea cazurilor. Este important de subliniat că eficacitatea acestor medicamente este limitată și nu se compară cu beneficiul observat în cazurile strict selecționate pentru stimulare cardiacă.
Întrebări Frecvente (FAQ)
- Ce este sincopa reflexă cardioinhibitorie?
- Este o formă de leșin cauzată de o reacție exagerată a sistemului nervos autonom, care determină o încetinire semnificativă a ritmului cardiac (bradicardie) sau chiar o pauză completă (asistolă), reducând fluxul sanguin către creier.
- Când ar trebui să iau în considerare un pacemaker pentru sincopă?
- Conform ghidurilor ESC, pacemaker-ul este o opțiune pentru pacienții cu vârsta peste 40 de ani, cu sincope recurente și documentate pauze asistolice simptomatice (>3s) sau asimptomatice (>6s), sau cu sindrom de sinus carotidian.
- Este terapia cu pacemaker eficientă pentru toți pacienții?
- Nu, eficacitatea variază. Studiile au arătat beneficii semnificative la pacienții atent selecționați cu o componentă cardioinhibitorie puternică. La pacienții cu o componentă predominant vasodepresoare, beneficiul poate fi limitat.
- Ce este reflexul Bezold-Jarisch și cum se leagă de sincopă?
- Reflexul Bezold-Jarisch este un reflex cardiac care, atunci când este activat (de exemplu, de un ventricul stâng slab umplut), poate provoca bradicardie, vasodilatație și hipotensiune. Este un mecanism fiziopatologic cheie implicat în apariția sincopei vasovagale.
- Există alternative la pacemaker?
- Da, alternativele includ manevre fizice de contrapresiune, creșterea aportului de lichide și sare și, în unele cazuri, anumite medicamente. Acestea sunt adesea primele linii de tratament înainte de a se lua în considerare un pacemaker.
Dacă vrei să descoperi și alte articole similare cu Pacemakerul: Soluție pentru Sincopa Reflexă Refractară?, poți vizita categoria Fitness.