09/12/2024
Bolile cardiovasculare reprezintă una dintre principalele cauze de morbiditate și mortalitate la nivel mondial. Deși par adesea o amenințare îndepărtată, mulți dintre factorii care contribuie la apariția lor sunt prezenți în viața noastră de zi cu zi. Vestea bună este că majoritatea acestor afecțiuni pot fi prevenite sau gestionate eficient, cu condiția să identificăm și să intervenim asupra factorilor de risc la timp. Evaluarea riscului cardiovascular este un pas fundamental în această direcție, oferind o imagine clară asupra probabilității individuale de a dezvolta o boală de inimă sau un accident vascular în viitor. Acest articol își propune să exploreze în detaliu ce înseamnă evaluarea riscului cardiovascular, care sunt factorii implicați și cum ne putem proteja inima.
Ce Este Evaluarea Riscului Cardiovascular?
Evaluarea riscului cardiovascular reprezintă procesul de cuantificare a probabilității ca o persoană să dezvolte o boală cardiovasculară (cum ar fi infarctul miocardic, accidentul vascular cerebral sau arteriopatia periferică) într-un anumit interval de timp, de obicei 10 ani. Această evaluare se bazează pe cumulul tuturor factorilor de risc prezenți la un individ. Scopul principal este identificarea persoanelor cu risc crescut, care pot beneficia cel mai mult de pe urma intervențiilor preventive, fie că este vorba de modificări ale stilului de viață sau de tratament medicamentos.
Este esențial să înțelegem că riscul nu este dat de un singur factor, ci de interacțiunea complexă dintre aceștia. De exemplu, o persoană cu hipertensiune arterială și diabet are un risc mult mai mare decât o persoană care prezintă doar unul dintre acești factori. Prin urmare, o abordare holistică este crucială pentru o evaluare precisă și pentru elaborarea unui plan de prevenție eficient.
Factori de Risc Cardiovasculari: Ceea Ce Trebuie Să Știi
Factorii de risc cardiovasculari sunt elemente clinice sau biologice asociate cu o creștere a probabilității de a dezvolta o boală. Aceștia pot fi clasificați în două mari categorii: nemodificabili și modificabili.
Factori de Risc Nemodificabili
Acești factori nu pot fi schimbați, dar conștientizarea lor este importantă pentru a înțelege riscul individual și a ne concentra pe gestionarea factorilor modificabili.
- Vârsta și Sexul: Riscul de boli cardiovasculare crește odată cu vârsta. Bărbații dezvoltă, în general, afecțiuni cardiovasculare la o vârstă mai tânără decât femeile (în medie cu 10 ani mai devreme), însă după menopauză, riscul femeilor tinde să se egalizeze cu cel al bărbaților. Deși numărul absolut de decese cardiovasculare este mai mare la femei (54%), înainte de 65 de ani, mortalitatea cardiovasculară la bărbați este de 3-4 ori mai mare.
- Ereditatea: Prezența antecedentelor familiale de boli cardiovasculare precoce (sub 55 de ani la bărbați și sub 65 de ani la femei) la părinți sau frați indică un risc crescut. Acestea pot fi legate de transmiterea genetică a unor factori de risc (ex: hipercolesterolemie familială) sau, mai frecvent, de obiceiuri de viață nesănătoase comune în familie (fumat, alimentație dezechilibrată, sedentarism).
Factori de Risc Modificabili
Acești factori pot fi influențați prin schimbări ale stilului de viață și, dacă este necesar, prin tratament medicamentos. Studiul INTERHEART, care a inclus toate regiunile lumii, a confirmat că nouă factori explică 90% din cazurile de infarct miocardic, indiferent de vârstă și sex. Dintre aceștia, șase sunt factori de risc, iar trei sunt factori protectori.
1. Fumatul
Fumatul este prima cauză de mortalitate evitabilă și un factor de risc major. Este responsabil pentru un sfert din decesele cardiovasculare. Mecanismele prin care fumatul dăunează includ:
- Scăderea nivelului de HDL-colesterol (colesterolul "bun"), favorizând ateroscleroza.
- Creșterea riscului trombotic prin creșterea agregării plachetare și a vâscozității sângelui.
- Alterarea funcției endoteliale a vaselor de sânge.
- Creșterea monoxidului de carbon circulant, care afectează transportul oxigenului.
Important de reținut este că nu există un prag sub care fumatul să fie lipsit de risc, iar riscul este același indiferent de tipul de tutun (țigări cu sau fără filtru, pipă, trabuc, narghilea). Fumatul pasiv crește, de asemenea, riscul de infarct miocardic. Nicotina, deși responsabilă pentru dependență, nu are un rol specific în complicațiile cardiovasculare ale fumatului, efectele sale hemodinamice fiind minore comparativ cu cele ale altor substanțe din fumul de tutun.
2. Hipercolesterolemia
Colesterolul ridicat, în special LDL-colesterolul (colesterolul "rău"), este cel mai important factor de risc pentru boala coronariană. Un nivel scăzut de HDL-colesterol (colesterolul "bun") este, de asemenea, un factor de risc independent.
Pentru o evaluare corectă, se recomandă efectuarea unei analize lipidice pe nemâncate, care include colesterolul total (CT), HDL-C și trigliceridele (TG). LDL-C este calculat cu formula Friedewald: LDL-C (g/L) = CT (g/L) - HDL-C (g/L) - TG (g/L)/5 (valabilă pentru TG sub 3.5 g/L).
Există forme de hipercolesterolemie genetică (familială) și forme poligenice, influențate de stilul de viață (alimentație bogată în grăsimi saturate).
3. Hipertensiunea Arterială (HTA)
HTA este definită prin valori tensionale egale sau mai mari de 140/90 mmHg la măsurătorile repetate în cabinetul medical. Prevalența crește semnificativ odată cu vârsta. De cele mai multe ori, HTA este silențioasă, fără simptome evidente, dar afectează organele țintă: inima (insuficiență coronariană, insuficiență cardiacă), creierul (AVC) și rinichii (insuficiență renală).
Clasificarea Nivelurilor Tensiunii Arteriale:
| Categorie | Sistolică (mmHg) | Diastolică (mmHg) |
|---|---|---|
| Optimă | < 120 | < 80 |
| Normală | 120-129 | 80-84 |
| Normală Înaltă | 130-139 | 85-89 |
| HTA Grad 1 | 140-159 | 90-99 |
| HTA Grad 2 | 160-179 | 100-109 |
| HTA Grad 3 | ≥ 180 | ≥ 110 |
| HTA Sistolică Izolată | ≥ 140 | < 90 |
Diagnosticul HTA necesită măsurători repetate, iar automăsurarea tensiunii arteriale (AMT) la domiciliu și monitorizarea ambulatorie a tensiunii arteriale (MAPA) sunt instrumente valoroase pentru a confirma diagnosticul și a evalua eficacitatea tratamentului.
4. Diabetul Zaharat
Diabetul zaharat crește riscul cardiovascular de 2-3 ori. Diabetul de tip 2, datorită prevalenței sale în creștere, este dominant în riscul cardiovascular. Diabetul este o cauză majoră de complicații microvasculare (retinopatie, nefropatie, neuropatie) și macrovasculare (boală coronariană, AVC, arteriopatie obliterantă a membrelor inferioare).
Diabetul este diagnosticat când glicemia a jeun este > 1,26 g/L (7 mmol/L) în două măsurători, sau când glicemia este > 2 g/L (11,1 mmol/L) în orice moment al zilei.
5. Sedentarismul, Supraponderea și Obezitatea: Sindromul Metabolic
Stilul de viață sedentar și dezechilibrul energetic duc la supraponderabilitate și obezitate, care influențează major apariția precoce a perturbațiilor metabolice (diabet, HTA, dislipidemie) și riscul de evenimente cardiovasculare.
Evaluarea se face prin indicele de masă corporală (IMC = greutate (kg) / înălțime (m)2) și prin măsurarea circumferinței abdominale, care reflectă grăsimea viscerală. Sindromul metabolic este definit printr-o obezitate centrală (circumferința abdominală ≥ 94 cm la bărbați, ≥ 80 cm la femei) plus cel puțin doi dintre următorii factori: trigliceride > 1,50 g/L, HDL-C < 0,40 g/L (bărbați) sau < 0,50 g/L (femei), tensiunea arterială ≥ 130/85 mmHg, hiperglicemie a jeun > 1 g/L sau diabet de tip 2.
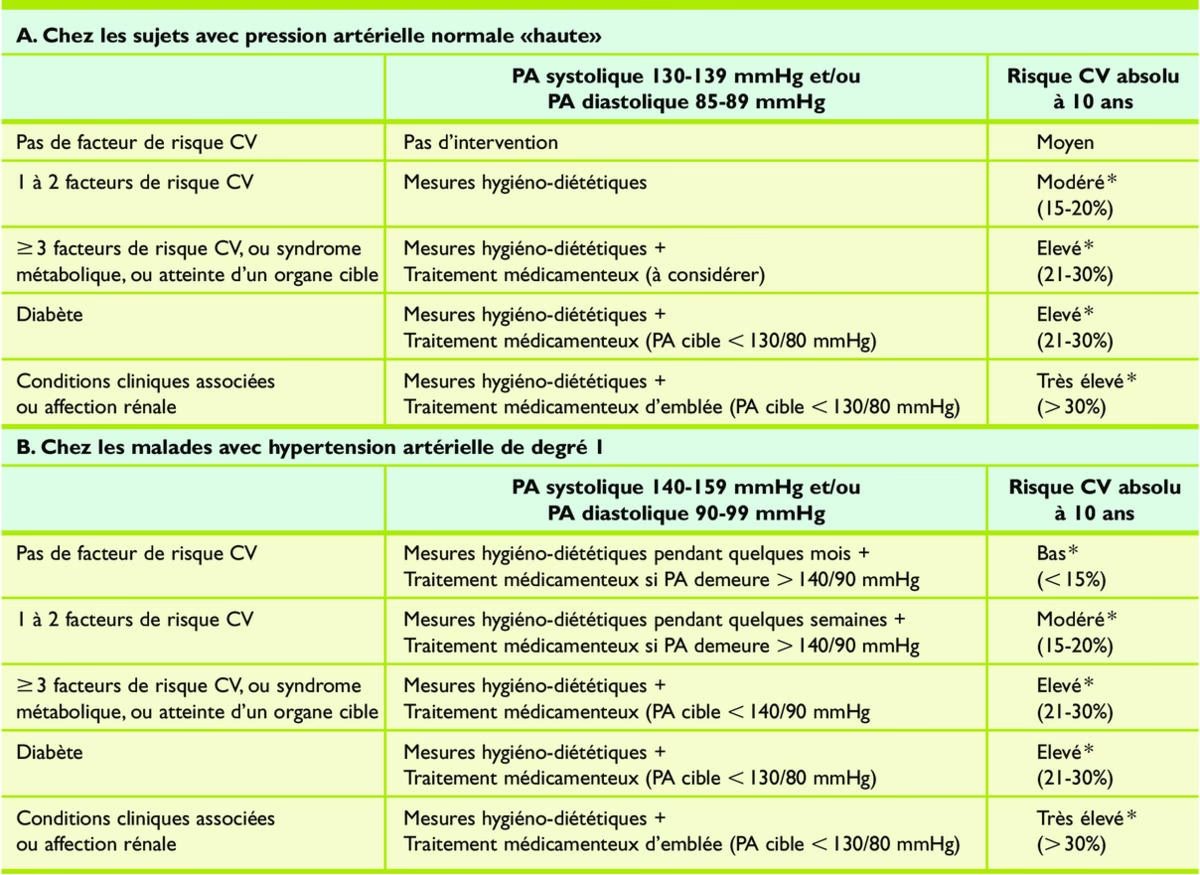
Cum Se Evaluează Riscul Cardiovascular Global: Scorurile de Risc
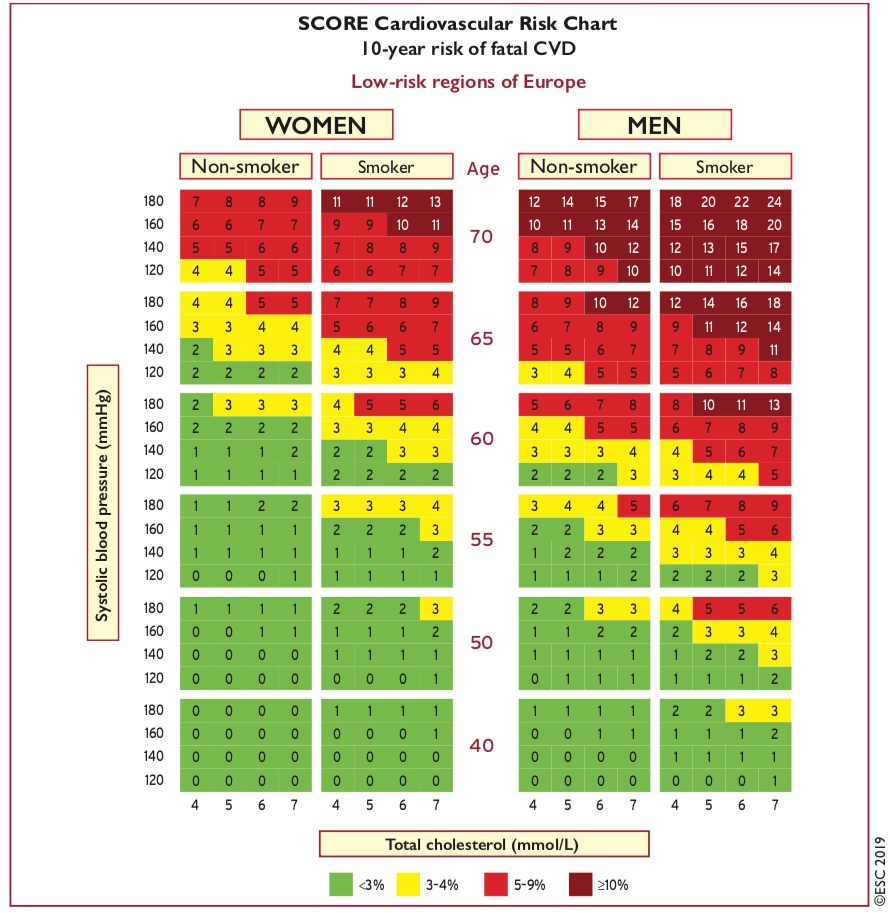
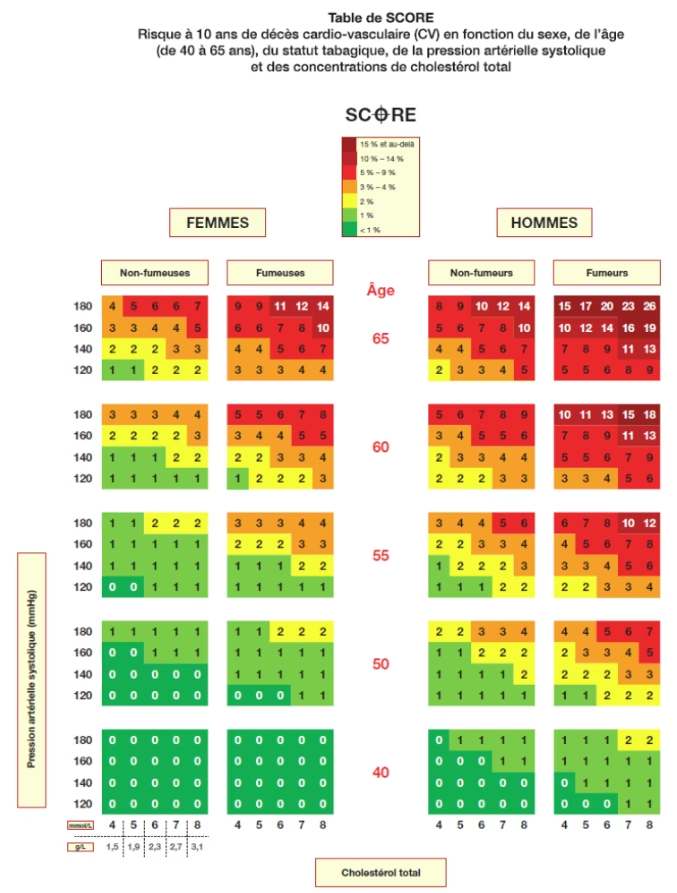
Evaluarea riscului cardiovascular global se realizează prin utilizarea unor scoruri de risc, care iau în considerare interacțiunea dintre diferiți factori. Instrumentul recomandat de Societatea Europeană de Cardiologie este sistemul SCORE (Systematic Coronary Risk Estimation), care a evoluat recent la SCORE2 și SCORE2-OP (pentru vârstnici).
SCORE2 și SCORE2-OP estimează riscul pe 10 ani de evenimente cardiovasculare fatale și non-fatale (infarct miocardic, accident vascular cerebral) la persoane aparent sănătoase, cu vârste cuprinse între 40 și 69 de ani (SCORE2) și peste 70 de ani (SCORE2-OP). Aceste scoruri iau în considerare sexul, vârsta, statutul de fumător, tensiunea arterială sistolică și concentrațiile de colesterol total non-HDL. Ele sunt calibrate pentru diferite grupuri de țări (risc scăzut, moderat, ridicat și foarte ridicat), Franța fiind în grupul de risc scăzut.
Este important de reținut că aceste scoruri NU se aplică în următoarele situații:
- Persoane cu boală cardiovasculară documentată (în prevenția secundară, riscul este deja considerat foarte ridicat).
- Diabetici.
- Insuficiență renală cronică.
- Hipercolesterolemie familială sau alte afecțiuni genetice rare.
- Femei însărcinate.
În aceste cazuri, riscul cardiovascular este considerat, din start, a fi foarte ridicat sau necesită o evaluare specifică.
Categorii de Risc Cardiovascular Global bazate pe SCORE2 și SCORE2-OP (la persoane aparent sănătoase, în funcție de vârstă):
| Categorie de Risc CV | < 50 ani | 50-69 ani | ≥ 70 ani | Recomandare Generală de Tratament |
|---|---|---|---|---|
| Scăzut spre Moderat | < 2,5 % | < 5 % | < 7,5 % | Tratamentul factorilor de risc nu este, în general, recomandat |
| Risc Ridicat | 2,5 la < 7,5 % | 5 la < 10 % | 7,5 la < 15 % | Tratamentul factorilor de risc de luat în considerare |
| Risc Foarte Ridicat | ≥ 7,5 % | ≥ 10 % | ≥ 15 % | Tratamentul factorilor de risc este, în general, recomandat |
Aceste categorii ghidează deciziile terapeutice, cu praguri diferite în funcție de grupele de vârstă pentru a evita sub-tratamentul la tineri și supra-tratamentul la vârstnici. Există aplicații interactive (precum ESC CVD Risk app) care facilitează calculul și interpretarea acestor scoruri.
Importanța Prevenției Cardiovasculare
Prevenția cardiovasculară este ansamblul de măsuri menite să reducă cât mai mult posibil factorii de risc, cu scopul de a diminua incidența evenimentelor cardiovasculare. Aceasta poate fi individuală (centrată pe fiecare pacient) sau colectivă (aplicată la nivel de populație).

Prevenția Primară, Secundară și Primosecondară
- Prevenția Primară: Se adresează persoanelor care nu au avut încă un eveniment cardiovascular. Scopul este de a preveni prima apariție a bolii prin gestionarea factorilor de risc.
- Prevenția Secundară: Vizează persoanele care au deja o boală cardiovasculară diagnosticată (ex: după un infarct miocardic sau un AVC). Obiectivul este prevenirea recurenței evenimentelor sau a progresiei bolii. În aceste cazuri, riscul este deja considerat foarte ridicat.
- Prevenția Primosecondară: Acest termen poate fi întâlnit și se referă la situațiile în care intervențiile sunt aplicate la pacienți cu risc foarte ridicat, dar care încă nu au un eveniment cardiovascular major documentat, deși prezintă leziuni subclinice sau multiple factori de risc severi.
Strategii de Prevenție
Indiferent de nivelul de risc, modificările stilului de viață reprezintă piatra de temelie a prevenției:
- Măsuri Igienico-Dietetice:
- Alimentația Sănătoasă: O dietă bogată în fructe, legume, cereale integrale, proteine slabe și grăsimi sănătoase (mononesaturate și polinesaturate), cu limitarea consumului de sare, zahăr, grăsimi saturate și trans. Consumul moderat de alcool poate fi protector, dar excesul este dăunător.
- Activitatea Fizică Regulată: Beneficiile activității fizice sunt imense, contribuind la controlul greutății, tensiunii arteriale, glicemiei și nivelului de colesterol. Se recomandă cel puțin 150 de minute de activitate fizică moderată pe săptămână sau 75 de minute de activitate intensă.
- Renunțarea la Fumat: Cea mai eficientă măsură de prevenție. Riscul cardiovascular scade semnificativ la scurt timp după încetarea fumatului.
- Gestionarea Stresului: Factorii psihosociali joacă, de asemenea, un rol în riscul cardiovascular. Tehnicile de relaxare și gestionare a stresului sunt benefice.
- Tratamente Medicamentoase: În funcție de categoria de risc și de nivelul factorilor de risc, medicul poate recomanda tratament medicamentos pentru controlul tensiunii arteriale, colesterolului, glicemiei sau pentru prevenirea formării cheagurilor de sânge. Decizia de a iniția un tratament medicamentos se ia în urma unei evaluări atente a balanței risc-beneficiu și a unei discuții cu pacientul.
Întrebări Frecvente (FAQ)
1. Ce înseamnă un scor de risc cardiovascular ridicat?
Un scor de risc cardiovascular ridicat înseamnă că aveți o probabilitate semnificativ mai mare de a dezvolta un eveniment cardiovascular (cum ar fi infarctul miocardic sau accidentul vascular cerebral) în următorii 10 ani, comparativ cu populația generală. Acest lucru nu înseamnă că veți face cu siguranță o boală, ci că este momentul să luați măsuri serioase pentru a reduce acest risc, sub îndrumarea medicului.
2. Pot reduce riscul cardiovascular dacă am deja factori de risc?
Absolut! Indiferent de numărul sau severitatea factorilor de risc, intervențiile asupra stilului de viață și, dacă este necesar, tratamentul medicamentos, pot reduce semnificativ riscul. Chiar și mici schimbări pot avea un impact major asupra sănătății cardiovasculare pe termen lung. Renunțarea la fumat, adoptarea unei diete sănătoase, creșterea activității fizice și controlul tensiunii arteriale sau al diabetului sunt pași cruciali.
3. Cât de des ar trebui să-mi evaluez riscul cardiovascular?
Frecvența evaluării depinde de vârstă și de prezența factorilor de risc. Pentru persoanele fără factori de risc cunoscuți, o evaluare generală a sănătății, inclusiv a tensiunii arteriale și a profilului lipidic, ar trebui făcută periodic, conform recomandărilor medicului de familie. Pentru persoanele cu factori de risc sau cu istoric familial, evaluările pot fi necesare mai des, la recomandarea specialistului cardiolog.
4. Activitatea fizică este cu adevărat importantă?
Da, activitatea fizică regulată este un pilon fundamental al sănătății cardiovasculare. Contribuie la menținerea unei greutăți sănătoase, scade tensiunea arterială, îmbunătățește profilul lipidic, ajută la controlul glicemiei și reduce stresul. Chiar și plimbările rapide, mersul pe bicicletă sau înotul pot face o diferență semnificativă. Orice mișcare este mai bună decât lipsa ei.
5. Ce rol joacă alimentația în prevenția bolilor cardiovasculare?
Alimentația joacă un rol crucial. O dietă bogată în fructe, legume, cereale integrale și proteine slabe, cu un conținut scăzut de grăsimi saturate, trans și zahăr, poate reduce semnificativ riscul de boli cardiovasculare. O dietă de tip mediteranean este adesea recomandată pentru beneficiile sale cardiovasculare dovedite. Evitarea alimentelor procesate și a consumului excesiv de sare este, de asemenea, esențială.
Concluzie
Evaluarea și gestionarea riscului cardiovascular nu sunt doar concepte medicale, ci și un apel la acțiune pentru fiecare dintre noi. Prin înțelegerea factorilor de risc, utilizarea instrumentelor de evaluare precum scorurile SCORE2 și SCORE2-OP și, mai ales, prin adoptarea unui stil de viață sănătos, putem reduce semnificativ șansele de a dezvolta boli cardiovasculare. Prevenția este cel mai puternic instrument pe care îl avem la dispoziție pentru a ne proteja inima și a ne asigura o viață lungă și sănătoasă. Nu așteptați apariția simptomelor; discutați cu medicul dumneavoastră despre evaluarea riscului personal și începeți astăzi să investiți în sănătatea inimii dumneavoastră.
Dacă vrei să descoperi și alte articole similare cu Evaluarea Riscului Cardiovascular: Ghid Complet, poți vizita categoria Sănătate.