18/04/2022
Stopul cardiac, o urgență medicală de maximă gravitate, reprezintă încetarea bruscă și neașteptată a activității de pompare a inimii, ducând la oprirea circulației sanguine către creier și alte organe vitale. Această condiție, deși adesea confundată cu infarctul miocardic, este fundamental diferită și necesită o intervenție imediată pentru a crește șansele de supraviețuire. Fără acțiune rapidă, leziunile cerebrale ireversibile pot apărea în doar câteva minute, iar decesul este inevitabil. Înțelegerea riscurilor, recunoașterea simptomelor și cunoașterea pașilor esențiali de intervenție sunt cruciale pentru oricine, deoarece fiecare secundă contează în salvarea unei vieți.
Acest articol detaliază aspectele cheie ale stopului cardiac, de la identificarea semnelor prevestitoare până la managementul post-resuscitare și implicațiile administrative, oferind un ghid comprehensiv pentru a face față acestei situații critice. Vă vom ghida prin importanța apelării serviciilor de urgență, utilizarea defibrilatorului extern automat (DEA) și rolul vital al masajului cardiac.
- Ce Este Stopul Cardiac și De Ce Este o Urgență Majoră?
- Simptomele Stopului Cardiac Subit: Recunoașteți Semnele!
- Intervenția Imediată: Pași Critici care Salvează Vieți
- Diferențe în Stopul Cardiac: Adulți vs. Copii
- Tratamentul Cauzelor Primare și Suportul Medical Avansat
- Îngrijirea Post-Resuscitare: Recuperarea și Prevenirea
- Aspecte Administrative Post-Stop Cardiac: Asigurarea Medicală
- Întrebări Frecvente (FAQ) despre Stopul Cardiac
- 1. Ce ar trebui să fac imediat dacă văd pe cineva cu stop cardiac?
- 2. Pot răni o persoană dacă intervin și fac masaj cardiac?
- 3. Cum mă ajută un DEA?
- 4. Ce înseamnă "ritm șocabil" sau "non-șocabil"?
- 5. Cât de importantă este îngrijirea post-resuscitare?
- 6. Cum se acoperă costurile medicale după un stop cardiac?
Ce Este Stopul Cardiac și De Ce Este o Urgență Majoră?
Stopul cardiac subit (SCA) este o afecțiune în care inima încetează brusc să mai bată eficient, de obicei din cauza unei probleme electrice în sistemul de conducere al inimii. Aceasta nu este aceeași cu un atac de cord (infarct miocardic), care apare atunci când fluxul de sânge către o parte a inimii este blocat. Deși un atac de cord poate duce la stop cardiac, cele două evenimente sunt distincte. În cazul stopului cardiac, inima nu mai pompează sânge, ceea ce înseamnă că oxigenul nu mai ajunge la creier și la alte organe vitale. Fără oxigen, celulele încep să moară rapid, iar leziunile cerebrale pot apărea în doar 4-6 minute, ducând la deces în scurt timp dacă nu se intervine.
Urgența stopului cardiac derivă din natura sa imediat letală. Fiecare minut care trece fără resuscitare scade șansele de supraviețuire cu aproximativ 7-10%. De aceea, intervenția imediată este absolut esențială. Nu există timp de pierdut; acțiunea rapidă a martorilor poate face diferența între viață și moarte.
Simptomele Stopului Cardiac Subit: Recunoașteți Semnele!
Deși stopul cardiac poate apărea brusc și fără avertisment, există anumite semne care indică o urgență medicală. Simptomele clasice ale unui stop cardiac subit includ:
- Pierderea bruscă a conștienței: Persoana se prăbușește dintr-o dată.
- Lipsa de răspuns: Nu reacționează la stimularea verbală sau tactilă.
- Respirație anormală sau absentă: Poate fi o respirație zgomotoasă, gâfâitoare (agatonică), sau deloc.
- Lipsa pulsului: Nu se simte puls la nivelul arterelor mari (carotida sau femurala).
- Culoarea pielii: Pielea poate deveni cianotică (albăstruie/gri) din cauza lipsei de oxigen.
Dacă observați pe cineva cu aceste simptome, trebuie să acționați imediat. Nu ezitați! Orice intervenție, chiar și cea minimă, este mai bună decât nicio intervenție. Nu puteți răni persoana, o puteți doar ajuta.
Intervenția Imediată: Pași Critici care Salvează Vieți
Odată ce ați recunoscut semnele stopului cardiac, pașii următori sunt cruciali și trebuie urmați fără întârziere:
- Apelați 112 (sau numărul de urgență local): Anunțați imediat serviciile de urgență și solicitați un defibrilator extern automat (DEA), dacă este disponibil. Descrieți clar situația și locația.
- Începeți masajul cardiac (Resuscitarea Cardio-Pulmonară – RCP):
- Așezați persoana pe o suprafață tare și plană, pe spate.
- Îngenuncheați lângă persoană.
- Plasați podul unei mâini în centrul pieptului, între mameloane. Așezați podul celeilalte mâini peste prima mână, împletind degetele.
- Țineți brațele drepte și apăsați puternic și rapid (cel puțin 5 cm adâncime la adulți și cu o frecvență de 100-120 de compresii pe minut), permițând pieptului să revină complet între compresii.
- Continuați compresiile toracice neîntrerupte până la sosirea ajutorului medical sau a unui DEA. Accentul este pe „apăsați puternic și apăsați repede”.
- Utilizați un Defibrilator Extern Automat (DEA), dacă este disponibil:
- Porniți DEA-ul și urmați instrucțiunile vocale.
- Atașați electrozii pe pieptul gol al victimei conform indicațiilor grafice de pe electrozi.
- Asigurați-vă că nimeni nu atinge persoana în timpul analizei ritmului cardiac și al administrării șocului.
- Dacă DEA-ul indică un șoc, apăsați butonul de șoc.
- Continuați RCP imediat după șoc sau dacă DEA-ul nu recomandă un șoc.
Nu uitați, timpul este esențial. Chiar și un masaj cardiac realizat de o persoană fără experiență formală este mult mai benefic decât niciun masaj cardiac. Este imposibil să răniți persoana prin RCP; singura șansă de supraviețuire este acțiunea imediată.
Diferențe în Stopul Cardiac: Adulți vs. Copii
Deși principiile de bază ale intervenției sunt similare, există diferențe importante în etiologia și abordarea stopului cardiac la adulți comparativ cu copii, care pot influența protocolul de resuscitare:
Tabel Comparativ: Stop Cardiac la Adulți vs. Copii
| Caracteristică | Stop Cardiac la Adulți | Stop Cardiac la Copii |
|---|---|---|
| Cauza Principală | Probleme cardiace primare (ex: boli coronariene, aritmii), infarct miocardic. | Cauze respiratorii (asfixice) cel mai adesea (ex: înec, sufocare, astm sever, infecții respiratorii). |
| Ritmul Inițial Cel Mai Frecvent | Fibrilație Ventriculară (FV) sau Tahicardie Ventriculară (TV) fără puls – ritmuri "șocabile". | Bradicardie urmată de Asistolie – ritmuri "non-șocabile". Fibrilația Ventriculară este mai rară, dar incidența crește la copiii peste 12 ani. |
| Prioritatea Intervenției | Compresii toracice de înaltă calitate și defibrilare precoce. | Ventilații inițiale (respirații de salvare) urmate de compresii toracice, apoi intervenție în funcție de ritm. |
| Dozajul Adrenalinei | Administrare precoce pentru ritmurile non-șocabile. | Administrare precoce pentru toate ritmurile, după stabilirea căilor aeriene și inițierea compresiilor. |
La copii, deoarece stopul cardiac este adesea o consecință a unei probleme respiratorii, primele minute de resuscitare ar trebui să includă și ventilații (respirații gură la gură sau cu balon). Cu toate acestea, la fel ca la adulți, compresiile toracice de înaltă calitate rămân fundamentale.
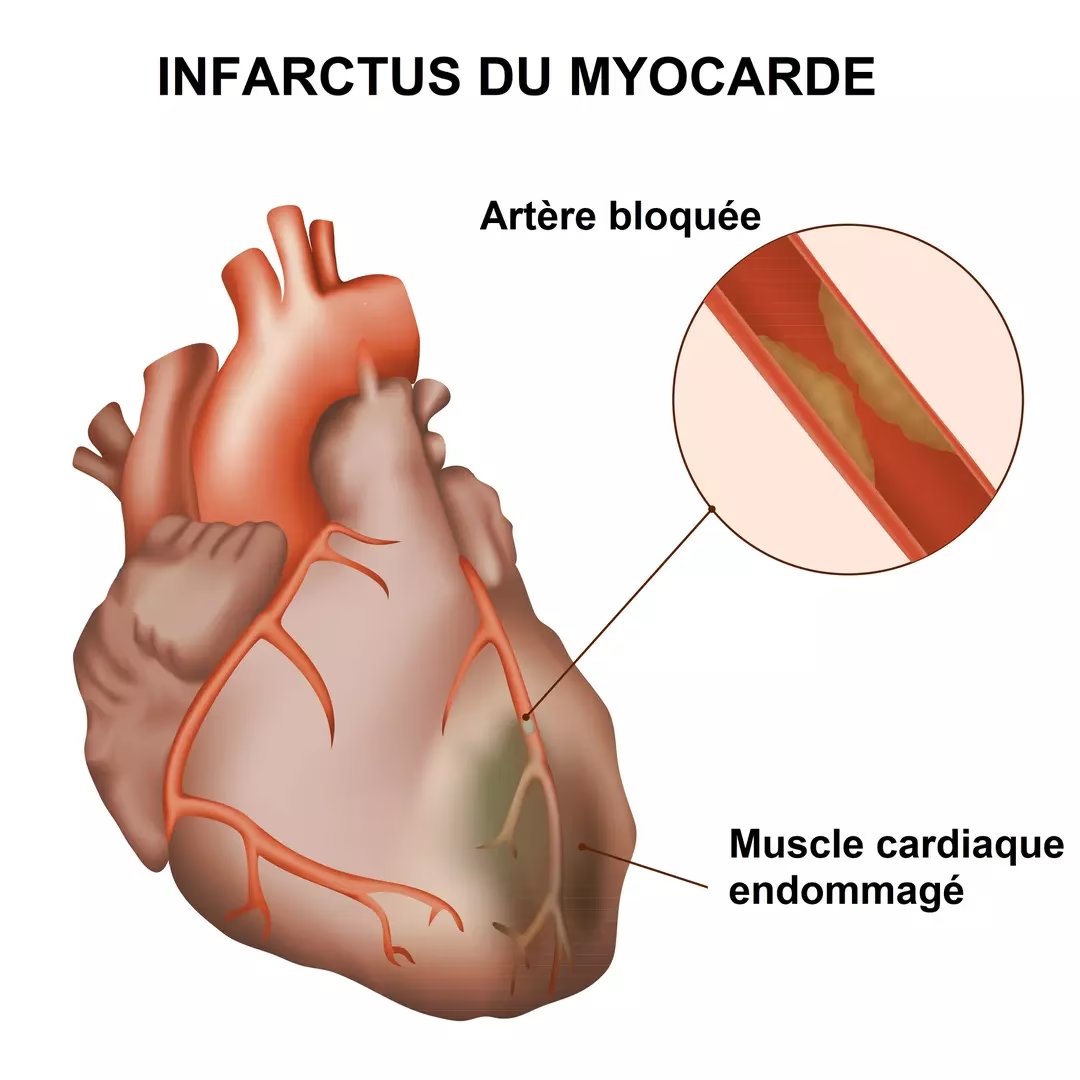
Tratamentul Cauzelor Primare și Suportul Medical Avansat
Odată inițiate compresiile toracice de înaltă calitate și, dacă este cazul, defibrilarea și administrarea inițială de adrenalină, echipa medicală de urgență va căuta și va trata rapid cauzele primare reversibile ale stopului cardiac. Acestea pot include:
- Hipoxia: Lipsa de oxigen.
- Hipovolemia: Volum sanguin insuficient.
- Toxine: Supradoză de medicamente sau alte substanțe toxice.
- Tamponada cardiacă: Acumularea de lichid în jurul inimii, care împiedică umplerea acesteia.
- Tensiunea pneumotorax: Aer prins între plămân și peretele toracic.
- Tromboză coronariană sau pulmonară: Cheaguri de sânge în arterele inimii sau plămânilor.
Tratamentul ulterior este ghidat de ritmul cardiac. Pentru ritmurile șocabile (fibrilație ventriculară refractară sau tahicardie ventriculară fără puls care nu răspund la primele două tentative de defibrilare), defibrilarea se repetă la fiecare 2 minute, iar adrenalina se administrează la fiecare 3-5 minute. De asemenea, pot fi administrate medicamente antiaritmice precum amiodarona sau lidocaina dacă pacientul rămâne într-un ritm șocabil refractar, în ciuda șocurilor multiple și a adrenalinei.
Pentru ritmurile non-șocabile (asistolie sau activitate electrică fără puls), administrarea precoce de adrenalină a fost asociată cu o îmbunătățire a supraviețuirii neurologice intacte. Se pot administra și fluide intravenoase (de exemplu, 1 litru de ser fiziologic 0,9% sau sânge integral în caz de pierdere de sânge) pentru a optimiza starea volemică. Dacă răspunsul la umplerea vasculară este insuficient, medicii pot administra vasopresoare suplimentare (de exemplu, noradrenalină, adrenalină, dopamină, vasopresină), deși nu există dovezi definitive că dozele mari de vasopresoare îmbunătățesc supraviețuirea neurologică.
Îngrijirea Post-Resuscitare: Recuperarea și Prevenirea
După ce se obține revenirea circulației spontane (ROSC), adică inima începe din nou să bată eficient, începe faza de îngrijiri post-resuscitare. Această etapă este la fel de critică precum intervenția inițială și se concentrează pe:
- Determinarea și tratarea cauzei stopului cardiac: Identificarea și corectarea problemei subiacente care a dus la stop (ex: un infarct miocardic, o tulburare de ritm, o infecție severă).
- Stabilizarea pacientului: Menținerea funcțiilor vitale, optimizarea oxigenării și ventilației. Pacienților cu infarct miocardic cu supradenivelare de segment ST (STEMI) li se va efectua o coronarografie rapidă. Ghidurile recente sugerează că angiografia coronariană întârziată ar trebui luată în considerare și la pacienții fără STEMI.
- Prevenirea unui nou stop cardiac: Monitorizare atentă și intervenții profilactice.
- Optimizarea evoluției neurologice: Acesta este un aspect crucial, deoarece leziunile cerebrale pot fi devastatoare. Managementul temperaturii țintite este o componentă cheie. Recomandările actuale sugerează menținerea unei normotermii terapeutice sub 37,5°C, cu o limită inferioară de 32°C. Cercetările sunt în curs pentru a determina dacă gestionarea țintită a temperaturii cu hipotermie controlată (32-34°C) este benefică pentru anumiți supraviețuitori ai stopului cardiac.
Pacienții vor fi monitorizați intens în unități de terapie intensivă, iar planul de tratament va fi personalizat în funcție de starea lor și de cauzele identificate ale stopului cardiac.
Aspecte Administrative Post-Stop Cardiac: Asigurarea Medicală
Recuperarea după un stop cardiac este un proces lung și complex, care implică nu doar îngrijiri medicale continue, ci și aspecte administrative legate de asigurarea de sănătate. În multe sisteme medicale, inclusiv în Franța (din care provine o parte din informația originală, transpusă aici în context general de asigurare), stopul cardiac este recunoscut ca o afecțiune de lungă durată (ALD) sau o condiție medicală gravă, care necesită acoperire specială.
De exemplu, în unele țări, îngrijirile legate de stopul cardiac pot fi acoperite 100% de către asigurarea de sănătate, retroactiv de la data evenimentului. Această solicitare este de obicei făcută de medicul generalist al pacientului către casa de asigurări de sănătate. Este vital ca pacientul și familia să se informeze cu privire la drepturile și procedurile specifice sistemului de asigurări de sănătate din țara lor pentru a beneficia de acoperirea integrală a costurilor medicale, care pot fi semnificative. Aceasta include costurile de spitalizare, medicamente, reabilitare și alte servicii necesare pentru recuperare.
Întrebări Frecvente (FAQ) despre Stopul Cardiac
1. Ce ar trebui să fac imediat dacă văd pe cineva cu stop cardiac?
Primul și cel mai important pas este să apelați imediat 112 (sau numărul de urgență local). Apoi, începeți imediat compresiile toracice (masajul cardiac) până la sosirea ajutorului medical sau a unui defibrilator extern automat (DEA).

2. Pot răni o persoană dacă intervin și fac masaj cardiac?
Nu. În cazul unui stop cardiac, persoana este deja în pericol de moarte iminentă. Orice intervenție, chiar și imperfectă, este mai bună decât nicio intervenție. Nu puteți răni persoana mai mult decât este deja; dimpotrivă, îi oferiți singura șansă de supraviețuire. Fracturile de coastă sunt posibile, dar sunt consecințe minore în comparație cu salvarea vieții.
3. Cum mă ajută un DEA?
Un DEA este un dispozitiv portabil, ușor de utilizat, care poate analiza ritmul cardiac și, dacă este necesar, poate administra un șoc electric pentru a restabili un ritm cardiac normal. Instrucțiunile vocale și vizuale ale DEA-ului vă ghidează pas cu pas, făcându-l accesibil chiar și persoanelor fără pregătire medicală. Rapiditatea utilizării unui DEA crește semnificativ șansele de supraviețuire.
4. Ce înseamnă "ritm șocabil" sau "non-șocabil"?
Ritmurile "șocabile" sunt fibrilația ventriculară (FV) și tahicardia ventriculară (TV) fără puls. Acestea sunt ritmuri electrice anormale în inimă care pot fi corectate printr-un șoc electric de la un DEA. Ritmurile "non-șocabile" includ asistolia (lipsa totală a activității electrice) și activitatea electrică fără puls (inima are activitate electrică, dar nu pompează sânge). Acestea nu răspund la șocul electric și necesită alte intervenții, cum ar fi administrarea de adrenalină și tratarea cauzelor subiacente.
5. Cât de importantă este îngrijirea post-resuscitare?
Îngrijirea post-resuscitare este la fel de importantă ca și intervenția inițială. După ce circulația spontană a revenit, este crucial să se stabilizeze pacientul, să se trateze cauza stopului cardiac și să se prevină complicațiile, în special leziunile neurologice. Aceasta include monitorizare intensivă, managementul temperaturii corpului și, dacă este necesar, proceduri precum angiografia coronariană.
6. Cum se acoperă costurile medicale după un stop cardiac?
În multe sisteme de sănătate, stopul cardiac este considerat o afecțiune gravă. Este recomandabil să contactați casa de asigurări de sănătate sau furnizorul de asigurare privată pentru a înțelege exact ce servicii sunt acoperite și în ce proporție. În anumite situații, îngrijirile pot fi acoperite integral, adesea retroactiv de la data evenimentului, prin încadrarea în categoria afecțiunilor de lungă durată.
În concluzie, stopul cardiac este o urgență medicală de o gravitate extremă, care necesită recunoaștere rapidă și intervenție imediată. Cunoașterea pașilor de acțiune – apelarea serviciilor de urgență, inițierea masajului cardiac și utilizarea unui DEA – poate face diferența crucială între viață și moarte. Educația publică și accesul la defibrilatoare sunt chei pentru îmbunătățirea ratei de supraviețuire. Nu uitați, fiecare secundă contează!
Dacă vrei să descoperi și alte articole similare cu Stopul Cardiac: Riscuri, Simptome și Intervenție, poți vizita categoria Sănătate.

