02/06/2023
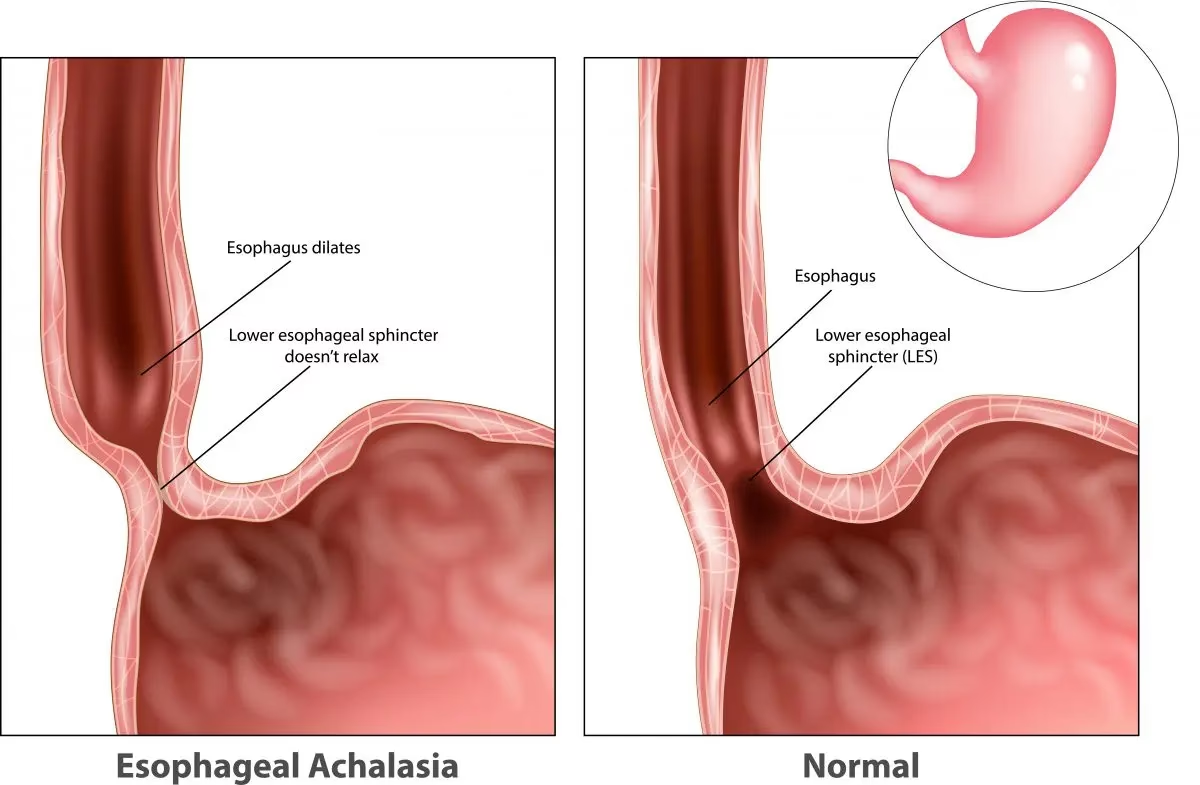
Ahalazia cardiei, o tulburare dinamică relativ rară a esofagului, reprezintă o afecțiune motorie primară caracterizată prin pierderea funcțională a celulelor ganglionare din plexul distal al esofagului și din sfincterul esofagian inferior (SEI). Această disfuncție împiedică SEI să se relaxeze corespunzător în timpul înghițirii și duce la absența peristaltismului esofagian, rezultând o acumulare de alimente și lichide în esofag. Deși rară, ahalazia poate avea un impact semnificativ asupra calității vieții, provocând simptome debilitante și complicații grave dacă nu este gestionată corect. Înțelegerea profundă a acestei afecțiuni este crucială pentru un diagnostic precoce și un management eficient, permițând pacienților să-și recapete confortul și sănătatea digestivă.

- Ce Este Ahalazia Cardiei? O Privire Detaliată Asupra Afecțiunii
- Cum Este Diagnosticată Ahalazia Cardiei?
- Opțiuni de Tratament pentru Ahalazia Cardiei
- Evaluarea Post-Tratament a Ahalaziei Cardiei
- Complicații și Prognostic Pe Termen Lung ale Ahalaziei
- Ahalazia Cardiei: O Boală Neurogenă?
- Întrebări Frecvente (FAQ) Despre Ahalazia Cardiei
Ce Este Ahalazia Cardiei? O Privire Detaliată Asupra Afecțiunii
Ahalazia cardiei este definită prin pierderea funcțională a celulelor ganglionare din plexul mienteric (Auerbach) situat în esofagul distal și în sfincterul esofagian inferior (SEI). Această pierdere neuronală, mai frecventă la persoanele vârstnice, este considerată principala cauză a bolii. Deși modificările histologice ale mucoasei esofagiene au fost considerate patogene, studiile recente sugerează că inflamația și alterările genetice la nivel molecular, precum și procesele autoimune, pot contribui la dezvoltarea ahalaziei. Se crede că ahalazia este o boală autoimună neurodegenerativă, unde există o pierdere preferențială a neuronilor nitrinergici inhibitori (care secretă oxid nitric și peptid intestinal vasoactiv) și o pierdere variabilă a neuronilor colinergici excitatori (care secretă acetilcolină). Factorii declanșatori pot include infecții virale latente sau cronice, cum ar fi virusul Herpes Simplex 1 (HSV-1). Ahalazia a fost asociată și cu alte afecțiuni neurodegenerative, precum boala Parkinson, boala Chagas (endemică în America de Sud, cauzată de Trypanosoma cruzi) și sindromul Allgrove (sindromul triplu A).
Simptomele Ahalaziei Cardiei
Simptomele ahalaziei evoluează adesea insidios și pot fi inițial intermitente. Cel mai comun simptom este disfagia, dificultatea de a înghiți, atât pentru alimente solide, cât și pentru lichide, care apare la 85-91% dintre pacienți. Lichidele necesită o coordonare neuromusculară mai bună, de aceea dificultatea la înghițirea lichidelor este un semn distinctiv. Regurgitarea alimentelor nedigerate (la 75-91% dintre pacienți) este al doilea simptom major, spre deosebire de refluxul gastroesofagian (GERD) unde alimentele ajung în stomac. Durerea retrosternală și arsurile la stomac sunt prezente la 40-60% dintre pacienți și pot duce la diagnosticarea greșită ca GERD, întârziind diagnosticul corect. Alte simptome includ pierderea în greutate (mai puțin severă decât în cazul unei obstrucții mecanice, cum ar fi cancerul esofagian), tusea și febra cauzate de pneumonia de aspirație (8-10%) și dificultatea de a eructa. Scor Eckardt este utilizat pentru a evalua severitatea clinică și eficacitatea tratamentului.
Cum Este Diagnosticată Ahalazia Cardiei?
Diagnosticul ahalaziei cardiei se bazează pe o combinație de evaluare clinică și investigații paraclinice specifice. Endoscopia digestivă superioară și esofagograma baritată cronometrată sunt investigații inițiale esențiale pentru a exclude obstrucțiile mecanice și a oferi indicii despre disfuncția esofagiană.

Investigații Cheie
- Endoscopia Digestivă Superioară: Ajută la excluderea malignității esofagiene sau a stricturilor. La pacienții cu ahalazie, endoscopia poate arăta un esofag dilatat și tortuos, contracții terțiare intermitente și prezența alimentelor sau lichidelor nedigerate. Mucoasa esofagiană este de obicei normală, dar staza gastrică poate provoca eritem sau ulcerații. Sfincterul esofagian inferior (SEI) contractat poate fi traversat cu o presiune blândă, spre deosebire de malignitate.
- Esofagograma Baritată Cronometrată (TBE): Aceasta este investigația imagistică de elecție. Pacientul înghite 100-250 ml de suspensie de sulfat de bariu, iar radiografiile sunt efectuate la 1, 2 și 5 minute. Caracteristicile includ aspectul de „cioc de pasăre” sau „coadă de șobolan” la nivelul SEI, dilatarea esofagiană, apariția de „șine de tramvai” și staza bariului. O golire întârziată a bariului este un indicator cheie. În stadiile avansate, se poate observa megaesofag (diametru >7 cm) și esofag sigmoid (esofag dilatat și tortuos), indicând o boală decompensată.
- Manometria de Înaltă Rezoluție (HRM): Aceasta este standardul de aur pentru diagnosticul și clasificarea ahalaziei, având o sensibilitate și reproductibilitate superioare manometriei convenționale. Clasificarea Chicago (versiunea 3.0/4.0) împarte ahalazia în trei subtipuri, cu implicații prognostice și terapeutice:
- Tipul I (ahalazia clasică): Caracterizată prin absența completă a contractilității corpului esofagian și lipsa presurizării compartimentate. Aceasta poate reprezenta stadiul tardiv al bolii, cu pierderea tonusului muscular și dilatația consecutivă a esofagului.
- Tipul II (cel mai comun): Se caracterizează prin perioade de presurizare esofagiană compartimentată sau compresie esofagiană. Mușchiul neted al esofagului își păstrează tonusul, iar pe înghițire se observă creșteri de presiune isobarice pan-esofagiene, precum și creșteri ale presiunii intrabolus secundare contracției mușchiului longitudinal esofagian. Acest tip răspunde cel mai bine la tratament.
- Tipul III (cel mai puțin comun): Se caracterizează prin contracții spastice ale esofagului distal, observate la cel puțin 20% dintre înghițituri. Este cel mai puțin responsiv la terapiile standard.
- Alte Investigații: Analize de sânge (hemoleucogramă, creatinină, electroliți, teste funcționale hepatice, profil tiroidian) sunt efectuate ca parte a pregătirii pentru intervenții chirurgicale. Radiografia toracică poate identifica pneumonia de aspirație. Tomografia computerizată (CT) a toracelui și ecografia endoscopică (EUS) pot fi utile pentru a exclude pseudoahalazia (cauzată de o malignitate).
Opțiuni de Tratament pentru Ahalazia Cardiei
Obiectivul principal al tratamentului ahalaziei este ameliorarea simptomelor de disfagie, reducerea presiunii sfincterului esofagian inferior (SEI) și facilitarea golirii esofagului. Abordarea terapeutică este individualizată, bazată pe riscul chirurgical al pacientului, subtipul de ahalazie și preferințele acestuia. Nu există un tratament curativ, deoarece patofiziologia bolii nu este pe deplin înțeleasă, iar leziunile neuronale sunt ireversibile.
Tratamente Non-Chirurgicale și Minim Invazive
- Toxina Botulinică (Botox): Această metodă implică injectarea de toxină botulinică direct în SEI, sub ghidaj endoscopic. Toxina botulinică inhibă eliberarea de acetilcolină din neuronii presinaptici, relaxând temporar SEI și scăzând presiunea. Efectul este de scurtă durată (6-12 luni), iar injecțiile repetate pot duce la fibroză submucoasă, complicând procedurile ulterioare (dilatația pneumatică sau miotomia). Prin urmare, Botoxul este rezervat pacienților vârstnici sau celor cu comorbidități severe care nu sunt candidați pentru proceduri mai invazive.
- Terapia Farmacologică Orală: Aceasta este cea mai puțin populară opțiune din cauza eficacității scăzute și a efectelor tranzitorii. Medicamente precum blocantele canalelor de calciu (nifedipina) și nitrații (dinitratul de izosorbid) pot relaxa temporar SEI, dar beneficiul este adesea limitat de dezvoltarea tahifilaxiei și de efectele secundare (cefalee, hipotensiune, edeme). Aceste medicamente sunt utilizate mai degrabă ca măsuri temporare, ca „punte” către o terapie mai invazivă sau pentru ameliorarea durerii toracice.
- Dilatarea Pneumatică (PD): Aceasta implică introducerea unui balon gonflabil (Rigiflex™) în SEI și dilatarea acestuia pentru a reduce presiunea. Se utilizează o abordare gradată, începând cu un balon de 30 mm, urmat de baloane mai mari (35 mm, apoi 40 mm) dacă simptomele persistă. Procedura se realizează sub ghidaj fluoroscopic sau endoscopic. Rata de succes variază, dar este mai bună în ahalazia de tip II. Riscurile includ perforația esofagiană (3-5%), hemoragia și formarea de diverticuli. GERD poate apărea la 2-4% dintre pacienți.
Tratamente Minim Invazive și Chirurgicale
- Miotomia Endoscopică Perorală (POEM): Această tehnică endoscopică revoluționară implică crearea unui tunel submucos și secționarea selectivă a fibrelor musculare circulare ale esofagului și ale SEI. POEM este o alternativă la miotomia chirurgicală și este eficientă atât la pacienții netratați anterior, cât și la cei cu eșec terapeutic, inclusiv în ahalazia de tip III. Avantajele includ o recuperare mai rapidă și un disconfort postoperator mai mic. Rata de succes pe termen scurt și mediu este ridicată (82-100% inițial, 78-91% la 2 ani). Principalele complicații sunt legate de insuflație (pneumoperitoneu, pneumomediastin, emfizem subcutanat), sângerări și perforații mucoase. Refluxul gastroesofagian (GERD) este o preocupare post-POEM (13-58%), deoarece procedura nu include o fundoplicatură antireflux.
- Miotomia Heller Laparoscopică (LHM): Considerată mult timp „standardul de aur” chirurgical, LHM implică secționarea mușchilor esofagului distal și ai SEI printr-o abordare laparoscopică. Aceasta este adesea combinată cu o fundoplicatură parțială (Toupet la 270° sau Dor la 180°) pentru a preveni refluxul postoperator. LHM are o rată de succes de 90-97%. Complicațiile includ perforația esofagiană, miotomia incompletă, GERD și leziuni splenice. Pentru ahalazia de tip III și esofagul sigmoid, rezultatele LHM pot fi suboptimale.
Tratamentul Eșecului Terapeutic și Ahalazia în Stadiu Final
Eșecul tratamentului inițial este o realitate în ahalazie, necesitând reintervenții. POEM s-a dovedit a fi o opțiune sigură și eficientă pentru cazurile de eșec după PD sau LHM. Re-miotomia chirurgicală este o alternativă, dar este mai invazivă și asociată cu riscuri mai mari.
Ahalazia în stadiu final, cunoscută și sub denumirea de esofag sigmoid, reprezintă o dilatare masivă și tortuoasă a esofagului (diametru >6 cm). Aceasta poate duce la aspirații recurente, stază esofagiană și un risc crescut de cancer esofagian. Tratamentul acestor cazuri este complex. Deși injecțiile cu Botox oferă o paliație minimă, iar dilatația pneumatică are un risc crescut de perforație, LHM și POEM pot oferi rezultate bune în anumite subtipuri de esofag sigmoid. Cu toate acestea, în cazurile severe și ireversibile, poate fi necesară esofagectomia.

| Tratament | Mecanism | Eficacitate | Efecte Secundare Principale | Indicații Specifice |
|---|---|---|---|---|
| Toxina Botulinică | Relaxare temporară SEI prin blocare ACh | Scurtă durată (6-12 luni), eficacitate scade | Fibroză la injecții repetate, durere toracică | Pacienți cu risc chirurgical înalt, vârstnici |
| Terapia Farmacologică | Relaxare tranzitorie SEI (nitrați, blocante calciu) | Eficacitate scăzută, tahifilaxie | Cefalee, hipotensiune, edeme | Măsură temporară, ameliorare durere toracică |
| Dilatarea Pneumatică (PD) | Dilatarea mecanică a SEI cu balon | Bună pentru Tip II, mai puțin pentru Tip I/III | Perforație (3-5%), hemoragie, GERD | Tratament de primă linie pentru Tip II AC |
| Miotomia Endoscopică Perorală (POEM) | Secționarea selectivă a fibrelor musculare prin tunel submucos | Foarte eficientă (82-100%), non-inferioară LHM | GERD (13-58%), complicații legate de insuflație | Tratament de primă linie, eșec terapeutic, Tip III, esofag sigmoid |
| Miotomia Heller Laparoscopică (LHM) | Secționarea chirurgicală a mușchilor esofagieni și SEI | Foarte eficientă (90-97%) | GERD (2-26%), perforație, miotomie incompletă | Tratament de primă linie, Tip I/II AC |
| Esofagectomia | Îndepărtarea chirurgicală a esofagului | Eficacitate ridicată pentru cazurile severe | Morbimortalitate semnificativă | Ahalazia în stadiu final, eșec multiplu al altor terapii |
Evaluarea Post-Tratament a Ahalaziei Cardiei
Evaluarea obiectivă a răspunsului la tratament este crucială în ahalazie, deoarece simptomele raportate de pacienți pot fi înșelătoare. Deteriorarea răspunsului aferent vagal poate duce la o subestimare a severității simptomelor de către pacient, mascând un succes terapeutic inadecvat. Prin urmare, se recomandă utilizarea metodelor obiective pentru a cuantifica eficacitatea intervențiilor.
Metode Obiective de Evaluare
- Scorul Eckardt: Deși este un scor bazat pe simptome auto-raportate (disfagie, regurgitație, durere toracică, pierdere în greutate), este un instrument clinic util pentru a monitoriza evoluția și a identifica necesitatea reevaluării. Totuși, nu trebuie să fie singurul criteriu.
- Esofagograma Baritată Cronometrată (TBE): Aceasta este o metodă obiectivă de cuantificare a golirii esofagiene. Măsurarea înălțimii și lățimii coloanei de bariu la 1, 2 și 5 minute după ingestie oferă informații valoroase despre capacitatea esofagului de a se goli. Un TBE post-tratament care indică o golire adecvată este un predictor puternic al succesului pe termen lung și poate indica necesitatea retratamentului. Studiile au arătat că staza esofagiană, mai degrabă decât presiunea SEI, este cel mai important indicator al succesului pe termen lung.
- Manometria Esofagiană (HRM): Măsurarea presiunii SEI post-tratament este o altă metodă obiectivă. O reducere de cel puțin 50% a presiunii SEI față de valoarea inițială sau o presiune a SEI sub 10 mmHg post-PD sunt asociate cu un prognostic favorabil pe termen lung. HRM este, de asemenea, esențială pentru a identifica subtipul de ahalazie, care influențează răspunsul la tratament.
În concluzie, succesul tratamentului trebuie evaluat obiectiv, iar TBE și manometria de înaltă rezoluție (HRM) sunt la fel de utile în măsurarea răspunsului terapeutic, oferind o imagine completă a funcției esofagiene.
Complicații și Prognostic Pe Termen Lung ale Ahalaziei
Ahalazia este o afecțiune cronică, neurogenă, care nu este vindecată de terapiile actuale axate pe SEI, necesitând monitorizare pe tot parcursul vieții. Pe lângă simptomele acute, ahalazia poate duce la o serie de complicații grave pe termen lung, care necesită o atenție deosebită.

Complicații Majore
- Carcinomul Esofagian: Aceasta este cea mai temută complicație, observată la aproximativ 5% dintre pacienți, cel mai adesea în esofagul mijlociu. Se crede că apare din cauza iritației cronice a mucoasei de către staza alimentelor și secrețiilor. Deși riscul este crescut, screeningul endoscopic de rutină nu este recomandat universal din cauza numărului mare de endoscopii necesare pentru a detecta un singur caz. Cu toate acestea, după o boală de lungă durată (10-15 ani), mulți experți recomandă o endoscopie de supraveghere la fiecare 3 ani.
- Pneumonia de Aspirație: Prezența cronică a detritusurilor fluide în esofag face pacienții foarte susceptibili la aspirație, ducând la pneumonii recurente sau cronice. Aceasta poate fi o cauză de morbiditate semnificativă.
- Esofagita cu Candida: Staza alimentară și modificările de pH în esofag pot crea un mediu propice pentru creșterea excesivă a ciupercii Candida, ducând la esofagită.
- Obstrucția Acută a Căilor Respiratorii: O complicație rară, dar gravă, care necesită decompresie esofagiană imediată, de obicei cu o sondă nazogastrică.
- Ahalazia în Stadiu Final (Megaoesofag): Progresia bolii, în ciuda tratamentului, duce la dilatarea masivă a esofagului la 10-15% dintre pacienți. Această formă avansată, tortuoasă sau sigmoidă, poate necesita în cele din urmă esofagectomia la aproximativ 5% dintre pacienți.
Prognostic și Necesitatea Reintervențiilor
Eficacitatea modalităților endoscopice și chirurgicale (POEM, PD, LHM) scade în timp. După 5 ani de la tratamentul inițial, 18-21% dintre pacienții tratați cu LHM și 25-35% dintre cei tratați cu PD necesită retratament. Pentru POEM, datele pe termen lung sunt încă limitate, dar studiile actuale indică rate de recurență de aproximativ 13% la o urmărire mediană de 49 de luni. Cu toate acestea, majoritatea pacienților cu recidive pot fi tratați cu succes prin alte modalități, iar doar o proporție mică va necesita esofagectomie.
Ahalazia Cardiei: O Boală Neurogenă?
Răspunsul este afirmativ. Ahalazia cardiei este în esență o boală neurogenă, caracterizată prin degenerarea celulelor ganglionare parasimpatice din plexul mienteric (Auerbach) al esofagului. Acest plex este esențial pentru coordonarea peristaltismului esofagian și relaxarea sfincterului esofagian inferior (SEI). Pierderea acestor neuroni, în special a celor nitrinergici inhibitori, perturbă echilibrul delicat dintre influențele excitatorii și inhibitorii asupra mușchilor esofagieni.
Mai mult, studiile recente sugerează că ahalazia ar putea fi o manifestare esofagiană a unei tulburări mai generalizate a sistemului nervos autonom (SNA). Cercetările au evidențiat disautonomia cardiovasculară la pacienții cu ahalazie, manifestată prin alterări ale variabilității ritmului cardiac (HRV) și ale tensiunii arteriale (BPV). Aceste modificări par să indice leziuni cardiovagale, adică o disfuncție a fibrelor parasimpatice care inervează inima. Această ipoteză este susținută de faptul că, dacă neuronii parasimpatici din plexul mienteric al esofagului sunt afectați, există o probabilitate mare ca și neuronii colinergici care inervează nodul sinusal auricular să fie deteriorați.

Această perspectivă confirmă natura neurologică profundă a ahalaziei și subliniază necesitatea unei abordări holistice în înțelegerea și gestionarea bolii, recunoscând potențialele sale implicații sistemice dincolo de esofag.
Întrebări Frecvente (FAQ) Despre Ahalazia Cardiei
1. Ahalazia cardiei poate fi vindecată complet?
Nu, ahalazia cardiei este o afecțiune cronică, iar leziunile neuronale sunt ireversibile. Tratamentele actuale se concentrează pe ameliorarea simptomelor și pe gestionarea complicațiilor prin reducerea presiunii sfincterului esofagian inferior și facilitarea golirii esofagului. Este o boală care necesită monitorizare și management pe tot parcursul vieții.
2. Este ahalazia o afecțiune ereditară?
Majoritatea cazurilor de ahalazie sunt idiopatice (fără o cauză cunoscută clară), dar există o predispoziție genetică sugerată de asocierea cu anumite variante HLA (antigenul leucocitar uman). În cazuri rare, cum ar fi sindromul Allgrove (sindromul triplu A), ahalazia este o tulburare genetică autozomal recesivă. Cu toate acestea, nu este considerată o boală strict ereditară în majoritatea situațiilor.

3. Ce modificări ale stilului de viață sunt recomandate pentru pacienții cu ahalazie?
Pentru a gestiona simptomele, pacienții sunt sfătuiți să mănânce mese mici și frecvente, să mestece alimentele foarte bine, să bea multă apă în timpul meselor pentru a facilita trecerea bolusului și să evite să mănânce cu câteva ore înainte de culcare. Postura verticală după masă și ridicarea brațelor pot ajuta, de asemenea, la golirea esofagului. Evitarea alimentelor care agravează refluxul gastroesofagian este, de asemenea, importantă.
4. Cât de des ar trebui să fac controale medicale după tratament?
Monitorizarea post-tratament este esențială și trebuie să fie pe termen lung, adesea pe tot parcursul vieții. Aceasta implică evaluări clinice periodice și investigații obiective, cum ar fi esofagograma baritată cronometrată (TBE) și manometria esofagiană, pentru a evalua eficacitatea tratamentului și a detecta recidivele. În cazul unei boli de lungă durată (peste 10-15 ani), se recomandă efectuarea de endoscopii de supraveghere la fiecare 3 ani pentru a depista precoce eventualele complicații, cum ar fi carcinomul esofagian.
Dacă vrei să descoperi și alte articole similare cu Ahalazia Cardiei: O Perspectivă Completă, poți vizita categoria Sănătate.