15/11/2025
Inima, un motor complex și vital, funcționează printr-o rețea electrică intricate care coordonează fiecare bătaie. Atunci când această rețea este perturbată, pot apărea tulburări de ritm cardiac, cunoscute sub numele de aritmii, care pot varia de la simple palpitații la evenimente amenințătoare de viață, cum ar fi sincopa sau chiar moartea subită. Pentru a identifica cu precizie cauza și mecanismul acestor aritmii, medicii cardiologi apelează la o procedură specializată numită Examen Electrofiziologic, sau pe scurt, EEP.

EEP este o investigație diagnostică și, uneori, terapeutică, care oferă o imagine detaliată a activității electrice a inimii. Prin utilizarea unor catetere subțiri, introduse cu grijă în interiorul inimii, medicii pot înregistra impulsurile electrice, le pot măsura timpii de conducere și chiar le pot provoca pentru a reproduce aritmiile pe care le experimentează pacientul. Această abordare invazivă, dar minim riscantă, este crucială pentru a stabili un diagnostic precis și pentru a ghida deciziile terapeutice, de la ajustarea medicației la implantarea unui stimulator cardiac sau realizarea unei ablații.
- Ce Este Examenul Electrofiziologic (EEP)?
- Cum Se Realizează un EEP? (Procedura)
- Interpretarea Rezultatelor EEP: O Privire Detaliată asupra Conducției Cardiace
- EEP în Diagnosticarea și Tratamentul Tahicardiilor Supraventriculare (TSV)
- Stimularea Ventriculară Programată (SVP)
- Beneficiile și Riscurile EEP
- Întrebări Frecvente (FAQ) despre EEP
- Concluzie
Examenul electrofiziologic (EEP) este o procedură invazivă care permite medicilor să studieze sistemul electric al inimii. Scopul principal este de a documenta, cu ajutorul unor catetere (tuburi lungi și subțiri, de obicei introduse într-o venă), tulburările de ritm cardiac spontane sau induse. Aceste catetere specifice, cu un diametru de aproximativ 2 mm, permit înregistrarea activității electrice a inimii din interiorul cavităților sale (electrograme endocavitare), dar și stimularea acesteia pentru a analiza modul în care se comportă în diferite condiții.
Procedura utilizează fluoroscopia (o formă de radiografie în timp real) pentru a ghida cateterele în siguranță în interiorul inimii. Odată ce tulburările de ritm sunt declanșate și analizate, punctul lor de origine poate fi identificat cu precizie. Dacă este necesar, aceste aritmii pot fi eliminate prin aplicarea unui curent electric de radiofrecvență, similar cu un bisturiu electric chirurgical, printr-o procedură numită ablație prin radiofrecvență. Aceasta permite distrugerea țesutului cardiac anormal care generează sau susține aritmia, restabilind ritmul normal al inimii.
Când Este Recomandat un EEP? (Indicații)
Recomandările pentru un EEP sunt variate și se bazează pe simptomele pacientului și pe rezultatele altor investigații cardiace, cum ar fi electrocardiograma (ECG) de suprafață sau Holterul ECG.
- Sincopa și Lipotimiile Recurente: În caz de sincopă (pierdere bruscă a cunoștinței) sau episoade repetate de lipotimie (senzație de leșin), în special dacă sunt asociate cu tulburări de conducere vizibile pe ECG-ul de suprafață (de exemplu, bloc bi- sau trifascicular), EEP poate fi realizat pentru a măsura timpii de conducere în interiorul inimii. Pe măsură ce îmbătrânim, această conducere se poate altera, inima putând bate mai lent pe alocuri sau chiar să se oprească temporar, ducând la amețeli, sincopă și căderi. Examenul îi permite cardiologului să stabilească dacă este necesară implantarea unui stimulator cardiac (pacemaker).
- Palpitații: Pentru pacienții cu crize regulate de palpitații, un EEP este esențial pentru a determina mecanismul exact al aritmiei (de exemplu, tahicardie prin reintrare intranodală - TRIN, tahicardie reciprocă pe fascicul accesoriu - sindromul Wolff-Parkinson-White, tahicardie atrială) și pentru a permite un tratament adaptat, adesea prin ablație.
- Tahicardii Ventriculare și Hiperexcitabilitate Post-Infarct Miocardic: EEP permite, de asemenea, reproducerea unei tahicardii ventriculare sau a unei hiperexcitabilități după un infarct miocardic, de exemplu, prin stimularea ventriculelor și analizarea aritmiilor declanșate. Această procedură este cunoscută sub numele de Stimulare Ventriculară Programată (SVP) și este crucială pentru a evalua riscul de aritmii maligne și pentru a ghida decizia de implantare a unui defibrilator cardiac implantabil (DAI).
- Fibrilația Atrială: Fibrilația atrială, cauzată de o dezorganizare electrică a activității atriului stâng (și apoi a celui drept), induce palpitații neregulate și rapide care pot fi invalidante în ciuda tratamentului medicamentos. Terapia prin radiofrecvență (termoablația) poate fi propusă pacienților, iar EEP este parte integrantă a acestei proceduri complexe.
Cum Se Realizează un EEP? (Procedura)
EEP este un examen simplu, dar invaziv, realizat într-o sală de electrofiziologie intervențională dedicată, echipată cu materiale specifice: sistem de scopie (raze X), monitorizare a constantelor vitale și o baie de electrofiziologie. Pacientul trebuie să fie a jeun (nemâncat) înainte de procedură.
Sub anestezie locală (de obicei la nivelul venei femurale drepte), medicul ritmolog introduce unul până la trei catetere subțiri (sonde) prin mici incizii (desilete de 6 French). Aceste sonde, care pot fi quadripolare sau decapolare, flexibile sau nu, permit înregistrarea activității electrice cardiace din interiorul inimii (electrograme endocavitare).
Sondele sunt poziționate în locuri prestabilite: atriul drept (AD) și fasciculul His pentru studiul conducerii, His, ventriculul drept (VD) și sinusul coronarian (SC) pentru explorarea tahicardiilor supraventriculare, și doar VD pentru stimularea ventriculară programată (SVP).
Înregistrarea în stare bazală și/sau în timpul stimulărilor electrice controlate permite măsurarea conducerii electrice de bază și în timpul manevrelor de stimulare. Analiza acestor elemente colectate în timpul examenului permite propunerea unui tratament adaptat pacientului, care poate include:
- Implantarea unui stimulator cardiac.
- Implantarea unui Reveal (Holter implantabil).
- Ablație intracardiacă (pentru explorarea tahicardiilor).
- Implantarea unui defibrilator cardiac implantabil (DAI).
- Tratament medicamentos.
- Abstinență terapeutică (în cazurile benigne).
Procedura durează, în general, aproximativ o oră pentru un EEP diagnostic simplu și între două și patru ore pentru ablația fibrilației atriale, fiind realizată sub anestezie locală sau generală, în funcție de complexitate. Pacientul este, de obicei, spitalizat în dimineața intervenției și, după procedură, este monitorizat în secția de terapie continuă pentru câteva ore. Spitalizarea durează între 24 și 48 de ore, iar analgezicele și relaxantele sunt administrate regulat, dacă este cazul.

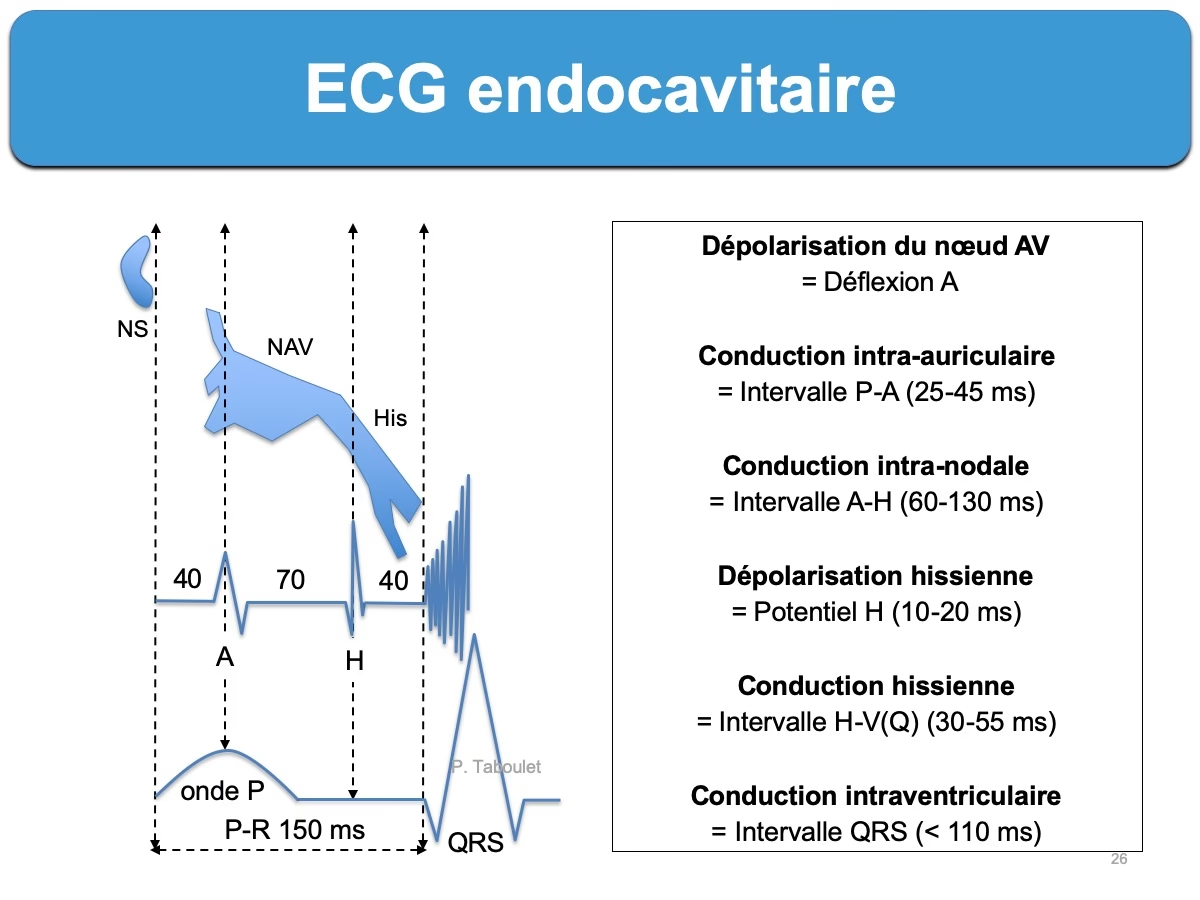
Interpretarea Rezultatelor EEP: O Privire Detaliată asupra Conducției Cardiace
Interpretarea rezultatelor EEP implică o analiză minuțioasă a intervalelor de timp și a răspunsurilor la stimulare. Aceasta se împarte în două etape principale: studiul static și studiul dinamic al conducerii.
Studiul Static al Conducției (Măsurarea Delaiurilor)
Această primă etapă constă în măsurarea delaiurilor (întârzierilor) fără stimulare externă, oferind o imagine a conducerii intrinseci a inimii.
- Măsurarea intervalelor AH, H și HV:
- AH: Măsurat de la începutul undei atriale (A) pe electrograma endocavitară (EGM) până la începutul potențialului fasciculului His (H). Intervalul normal este de 60-140 ms. Reprezintă timpul de conducere prin nodul atrioventricular (NAV).
- H: Măsurat de la începutul până la sfârșitul potențialului His, pe EGM endocavitară. Normal, are o durată de 10-25 ms și este un potențial fin, trifazic, situat între A și V, cu amplitudini egale ale A și V.
- HV: Măsurat de la începutul potențialului H, pe EGM endocavitară, până la începutul primului complex QRS de suprafață (măsurat pe ECG-ul cu 12 derivații, nu pe EGM). Valorile normale sunt sub 50 ms. Un HV patologic este considerat a fi peste 70 ms la un pacient simptomatic și peste 100 ms la un pacient asimptomatic. Un HV prelungit indică o întârziere în conducerea impulsului de la fasciculul His la ventricule, ceea ce poate predispune la blocuri atrioventriculare de grad înalt și impune, adesea, implantarea unui stimulator cardiac.
Studiul Dinamic al Conducției (Stimularea Atriului Drept)
Această etapă implică stimularea atriului drept pentru a evalua răspunsul sistemului de conducere la frecvențe crescute.
- Punctul Luciani Wenckebach Anterograd (LWA): Se caută punctul de pierdere a conducerii atrioventriculare 1:1. O proprietate fiziologică a nodului atrioventricular (NAV) este fatigabilitatea, ceea ce înseamnă că la o stimulare descrescătoare (scurtând intervalul de stimulare cu 10 ms la fiecare ciclu), timpul de conducere (intervalul AH) se prelungește progresiv. Dacă blocajul de conducere apare deasupra fasciculului His (adică, după unda A, dar înainte de potențialul H), este un bloc nodal, fiziologic și benign (bloc supra-hisian). Dacă blocul de conducere se situează după potențialul H, este un bloc infra-hisian, indicând un bloc troncular sau un bloc de grad înalt, ce necesită implantarea unui stimulator cardiac.
- Studiul Funcției Sinusale: Deși Holterul ECG este considerat cel mai bun examen pentru studierea funcției sinusale (cu o sensibilitate mai bună), testul Mandel este încă realizat în timpul EEP. Se măsoară timpul de recuperare sinusală corectat (TRSC), care este patologic dacă depășește 550 ms. Acesta se obține prin stimularea atriului la diverse frecvențe timp de 30 de secunde, apoi măsurând timpul de revenire la ritmul spontan și corectându-l cu ciclul de bază.
- Masajul Sino-Carotidian (MSC): Realizat bilateral, acest test are scopul de a detecta o hipersensibilitate sino-carotidiană. Este esențial să se excludă prezența plăcilor de aterom la nivelul carotidelor înainte de MSC, deoarece acestea ar putea rupe și provoca un accident vascular cerebral. Un rezultat pozitiv, care reproduce simptomele și/sau induce o pauză de peste 6 secunde, indică necesitatea implantării unui stimulator cardiac.
EEP în Diagnosticarea și Tratamentul Tahicardiilor Supraventriculare (TSV)
Pentru explorarea TSV, se utilizează de obicei trei catetere: unul quadripolar pe His, unul în VD pentru studiul conducerii retrograde și unul decapolar în sinusul coronarian (SC) pentru studiul conducerii anterograde și retrograde.
- Perioada Refractară a NAV: Se măsoară prin stimularea cu un ciclu de bază, apoi introducerea unei extrasistole atriale care este apropiată progresiv. Pe măsură ce extrasistola este mai aproape, conducerea prin NAV este mai lentă, până când aceasta nu mai trece, marcând perioada refractară anterogradă a NAV.
- Tahicardia prin Reintrare Intranodală (TRIN): Se caracterizează prin dualitatea intranodală – existența a două căi de conducere (rapidă și lentă) în cadrul NAV. Se caută un „salt de conducere” (allongement de plus de 50 ms de l'interval AH entre deux extrasystoles rapprochées de 10 ms), care confirmă prezența dualității. Acest salt înseamnă că impulsul nu mai poate trece prin calea rapidă (care are o perioadă refractară scurtă) și este forțat să treacă prin calea lentă.
- Tahicardia Reciprocă (Sindromul Wolff-Parkinson-White - WPW): La ECG-ul de suprafață, WPW se manifestă prin preexcitație (PR scurt < 120 ms, QRS lărgit și undă delta). Un fascicul Kent (cale accesorie) poate fi „ascuns” (nu conduce anterograd) sau „manifest” (conduce anterograd). EEP este crucial pentru a localiza fasciculul Kent și a evalua riscul de moarte subită. Spre deosebire de NAV, fasciculul Kent nu conduce în mod decrementat, ci „tot sau nimic”, adică se blochează brusc. Localizarea fasciculului se face prin analiza activării retrograde în sinusul coronarian (concentric pentru Kent drept, excentric pentru Kent stâng). Un fascicul Kent este considerat malign și indică ablația dacă perioada sa refractară anterogradă este ≤ 250 ms sau dacă distanța R-R cea mai scurtă în fibrilația atrială (FA) este ≤ 250 ms.
Stimularea Ventriculară Programată (SVP)
Stimularea ventriculară programată (SVP) este o componentă vitală a EEP, utilizată pentru a evalua susceptibilitatea ventriculelor la aritmii maligne. Pentru SVP, este suficientă o singură sondă poziționată în ventriculul drept. Înainte de începerea stimulării, pacientul este conectat la un defibrilator extern, pentru siguranța maximă.
În general, SVP se realizează în două locuri (apex și infundibul), utilizând două cicluri de stimulare de bază (de exemplu, 600 ms și apoi 400 ms). Un tren de stimulare de bază (S1, de obicei 5 până la 8 stimulări) este urmat de o extrasistolă (S2), care este apropiată progresiv (din 10 în 10 ms) până la blocare. În funcție de indicație, se pot adăuga o a doua extrasistolă (S3) sau chiar o a treia (S4), pentru un protocol mai agresiv. Protocolul este repetat atât în condiții bazale, cât și sub influența Isuprelului (un medicament care crește excitabilitatea cardiacă).
Este crucial ca extrasistolele să nu scadă niciodată sub 200 ms, pentru a evita o stimulare excesiv de agresivă, care ar putea declanșa o aritmie gravă dificil de interpretat. Scopul SVP este de a declanșa, sau nu, o tahicardie ventriculară (TV) sau o fibrilație ventriculară (FV), fie pentru a testa eficacitatea unui tratament antiaritmic, fie pentru a indica implantarea unui defibrilator cardiac implantabil (DAI).
De-a lungul timpului, indicația SVP în sindromul Brugada a fost controversată; în prezent, nu mai este recomandată, iar dacă se realizează, se limitează la maximum două extrasistole pentru a nu fi agresivă.
Beneficiile și Riscurile EEP
Beneficiile EEP sunt semnificative, transformând viețile pacienților prin diagnostice precise și tratamente țintite. Această procedură permite: identificarea exactă a mecanismului aritmiilor, ghidarea tratamentului medicamentos sau intervențional, prevenirea evenimentelor cardiace grave precum sincopa sau moartea subită și îmbunătățirea calității vieții prin eliminarea simptomelor invalidante.
Deși este o procedură invazivă, EEP are riscuri extrem de scăzute. Complicațiile majore sunt rare, iar echipa medicală ia toate măsurile de precauție pentru a asigura siguranța pacientului. Posibilele riscuri includ: sângerări sau vânătăi la locul puncției, infecții (foarte rare), reacții alergice la anestezic, perforație cardiacă (extrem de rară), sau formarea de cheaguri de sânge (risc scăzut de flebită sau embolie pulmonară), pentru care se iau măsuri preventive precum purjarea desiletelor cu ser fiziologic heparinat.
Întrebări Frecvente (FAQ) despre EEP
Este EEP o procedură dureroasă?
Procedura se efectuează sub anestezie locală (sau generală în cazul ablației de fibrilație atrială), astfel încât nu veți simți durere în timpul introducerii cateterelor sau în timpul manipulării acestora în inimă. Puteți simți o ușoară presiune sau disconfort la locul puncției. Uneori, pacienții pot simți palpitații controlate atunci când medicul induce aritmii pentru diagnostic, dar acestea sunt monitorizate și gestionate atent.
Cât durează recuperarea după EEP?
Recuperarea este, în general, rapidă. Pacientul rămâne sub monitorizare în spital timp de 24-48 de ore după procedură, în funcție de complexitatea acesteia și de rezultate. Se recomandă repaus la pat pentru câteva ore după îndepărtarea cateterelor pentru a preveni sângerările la locul puncției. Majoritatea pacienților pot reveni la activitățile normale în câteva zile, evitând efortul fizic intens pentru o săptămână.
Pot mânca sau bea înainte de EEP?
Nu, este esențial să fiți a jeun (nemâncat și nebăut) pentru o anumită perioadă înainte de procedură, de obicei 6-8 ore. Acest lucru reduce riscul de complicații legate de anestezie și alte aspecte procedurale. Veți primi instrucțiuni specifice de la medicul dumneavoastră.
Ce se întâmplă dacă se declanșează o aritmie periculoasă în timpul EEP?
EEP se realizează într-un mediu controlat, cu personal medical specializat și echipament de urgență (inclusiv defibrilator) la îndemână. Scopul procedurii este adesea de a declanșa și de a analiza aritmii în condiții sigure. Dacă se declanșează o aritmie periculoasă, medicul este pregătit să intervină imediat pentru a o opri și a restabili ritmul normal, asigurând siguranța pacientului.
Concluzie
Examenul electrofiziologic (EEP) este o investigație diagnostică și terapeutică de neprețuit în cardiologia modernă. Deși este o procedură invazivă, riscurile sale sunt extrem de scăzute, iar beneficiile sunt semnificative. EEP permite o înțelegere profundă a activității electrice a inimii, identificând cu precizie originile și mecanismele aritmiilor. Această precizie diagnostică este crucială pentru a ghida deciziile terapeutice, fie că este vorba de ajustarea medicației, implantarea unui stimulator cardiac sau a unui defibrilator, fie de realizarea unei ablații prin radiofrecvență pentru a eradica definitiv problema. Prin capacitatea sa de a diagnostica cu exactitate și de a oferi soluții terapeutice țintite, EEP joacă un rol vital în îmbunătățirea calității vieții pacienților și în prevenirea evenimentelor cardiace grave.
Dacă vrei să descoperi și alte articole similare cu EEP: Cheia Diagnosticului Aritmiilor Cardiace, poți vizita categoria Fitness.